Histaminintoleranz
auch: Histamin-Unverträglichkeit, Histaminose/Histamin-Intoleranz
Als Histamin-Intoleranz bezeichnet man die Unverträglichkeit histaminhaltiger Speisen und Getränke. Betroffene leiden nach dem Verzehr bestimmter Lebensmittel vielfach unter Magen-Darm-Beschwerden, Schwindelgefühl, Kopfschmerzen, Hautrötungen, asthmatischen Beschwerden und einer Reihe weiterer, unspezifischer Symptome. Ursachen, Behandlung und medikamentöse Maßnahmen werden auf dieser Seite erläutert.
Von Thilo Schleip
Auf dieser Seite:
› Nährstoffmangel bei HIT
› Vitamin C und Histaminspiegel
› Vitamin B6: Kofaktor der DAO
› Zink, Kupfer und Magnesium
› Tryptophanmangel bei HIT
› Histaminbedingte Hautbeschwerden
› Kopfschmerzen und Migräne
› Lunge: Husten und Asthma
› Schnupfen und rinnende Nase
› Herz-Kreislaufsystem und Blutdruck
› Regelbeschwerden bei HIT
Histamin und Histaminintoleranz
• Kurz und bündig: Histaminintoleranz
Als Histaminintoleranz bezeichnet man eine Unverträglichkeitsreaktion auf die Substanz Histamin, nachdem sie über die Nahrung zugeführt oder im Körper freigesetzt wurde. Nach dem Verzehr histaminreicher Speisen oder Getränke ist die körpereigene Enzymaktivität Diaminoxidase (DAO) im Dünndarm mit dem Abbau überfordert, so dass größere Mengen dieses Gewebehormons in den Blutkreislauf gelangen und Beschwerden auslösen. Histamin kann aber auch durch den Verzehr histaminfreisetzender Lebensmittel aus den Gewebezellen des Körpers freigesetzt werden und allergieähnliche Symptome hervorrufen. Daher zählen nicht nur Bauchschmerzen und durchfallartige Störungen zu den Leitsymptomen, sondern auch Hautbeschwerden, asthmatische Beschwerden, Migräne und viele weitere, teils diffuse Störungen. Jeder Organismus reagiert anders auf die Zufuhr histaminreicher oder histaminfreisetzender Lebensmittel. Das macht es auch so schwer, diese Stoffwechselstörung zu benennen und diagnostisch einzugrenzen.
Zu den bekanntesten Auslösern histaminvermittelter Symptome gehören Fisch, Fleisch und Wurstwaren, fermentiertes Gemüse, Hülsenfrüchte, Tomaten, Käse und Soja. Außerdem Wein, Sekt und Schokolade sowie eine Vielzahl von Zusatzstoffen und Arzneimitteln. Die Diagnose erfolgt in der Regel mittels Ausschlussverfahren und Provokation. Eine Heilung ist nicht möglich und ein Medikament gegen die Histaminintoleranz existiert nicht. Betroffene sollten histaminreiche und –freisetzende Lebensmittel meiden und auf Ihre Nährstoffversorgung (Vit. B6, Vit. C, Zink, Kupfer…) achten. Mit einer moderaten Diät (=histaminarme Ernährungsweise) und gefüllten Nährstoffspeichern ist auch mit Histaminintoleranz ein unbeschwerter Alltag mit abwechslungsreichem Speiseplan möglich. Auf dieser Seite finden Sie alle dazu benötigten Informationen.
Übrigens: Im allgemeinen Sprachgebrauch hat sich als Abkürzung für den Begriff Histaminintoleranz das Kürzel HIT eingebürgert. So wird es auch auf dieser Seite verwendet: HIT = Histaminintoleranz.
• Was ist Histamin?
Histamin ist ein Eiweißstoff, der natürlicherweise im menschlichen Körper und in Lebensmitteln vorkommt. Es ist ein biogenes Amin, das durch die enzymatische Decarboxylierung der Aminosäure Histidin entsteht und eine Stickstoff-Wasserstoff-Verbindung aufweist: NH2. Histamin wird vom Organismus als Gewebehormon in den Mastzellen der Haut und der Schleimhäute und im Blut von Leukozyten (weiße Blutkörperchen, sogenannte basophile Granulozyten) gebildet. Mastzellen können dabei große Mengen Histamin speichern.
 Histamin wird bedarfsweise im Rahmen einer Immunreaktion freigesetzt. Dadurch kann es einen Blutdruckabfall und allergische Reaktionen wie Juckreiz und Hausausschlag verursachen. Als sichtbare Merkmale einer Histaminausschüttung sind gerötete Wangen und Dekolleté bekannt. Histamin übernimmt verschiedene Aufgaben im Körper. Es reguliert als Neurotransmitter (Botenstoff) den Schlaf-Wachrhythmus, den Appetit, Gedächtnisleistung, Emotionen und neuroendokrine Funktionen. Auch bei Viren- und Bakterienbefall kommt das biogene Amin Histamin zum Einsatz. Histamin stimuliert auch die Sekretion von Magensaft und übt eine vasodilatorische Wirkung aus, reguliert also über die Erweiterung von Blutgefäßen den Blutdruck.
Histamin wird bedarfsweise im Rahmen einer Immunreaktion freigesetzt. Dadurch kann es einen Blutdruckabfall und allergische Reaktionen wie Juckreiz und Hausausschlag verursachen. Als sichtbare Merkmale einer Histaminausschüttung sind gerötete Wangen und Dekolleté bekannt. Histamin übernimmt verschiedene Aufgaben im Körper. Es reguliert als Neurotransmitter (Botenstoff) den Schlaf-Wachrhythmus, den Appetit, Gedächtnisleistung, Emotionen und neuroendokrine Funktionen. Auch bei Viren- und Bakterienbefall kommt das biogene Amin Histamin zum Einsatz. Histamin stimuliert auch die Sekretion von Magensaft und übt eine vasodilatorische Wirkung aus, reguliert also über die Erweiterung von Blutgefäßen den Blutdruck.
Auch im Rahmen der Immunabwehr spielt Histamin eine wesentliche Rolle. Schwillt infolge einer Verletzung ein Körperteil an, ist Histamin dafür verantwortlich. Auch erhobene Quaddeln durch einen Mückenstich oder nach Kontakt mit Brennnesseln sind Folge einer Histamininjektion. Juckreiz, Schmerzen und allergische Reaktionen werden ebenfalls durch Histamin vermittelt. Beim Allergietest (Pricktest) wird Histamin als Kontrollsubstanz in die Haut gespritzt.
- Histamin wird auch durch Nahrungsmittel pflanzlichen und tierischen Ursprungs exogen aufgenommen.
- Es entsteht durch den bakteriellen Abbau der Aminosäure Histidin in leicht verderblichen Lebensmitteln und ist in einigen Sorten auch natürlicherweise enthalten. Dies betrifft insbesondere durch bakterielle Fermentation gereifte Lebensmittel wie beispielsweise Käse, Salamiwürste, Sauerkraut, Bier und Wein.
- Außerdem sind Speisen und Getränke bekannt, die das in Körperzellen gebundene Histamin freisetzen können. Man nennt sie Histaminliberatoren.
Durch die Nahrung zugeführtes Histamin wird enzymatisch bereits im Dünndarm durch die Diaminoxidase (DAO) abgebaut. Produziert der Körper nicht genug Diaminoxidase Enzyme, so entsteht einen Histamin-Abbaustörung: die Histaminintoleranz. In der Blutbahn zirkulierendes, intrazelluläres Histamin aus Leber, Nieren, Zentralnervensystem und Bronchialschleimhaut wird von der Leber durch die Histamin-N-Methyltransferase (HNMT) abgebaut. Auch sie spielt bei der Pathogenese (Krankheitsentstehung) der Histaminintoleranz eine Rolle.
Symptome der Histaminintoleranz
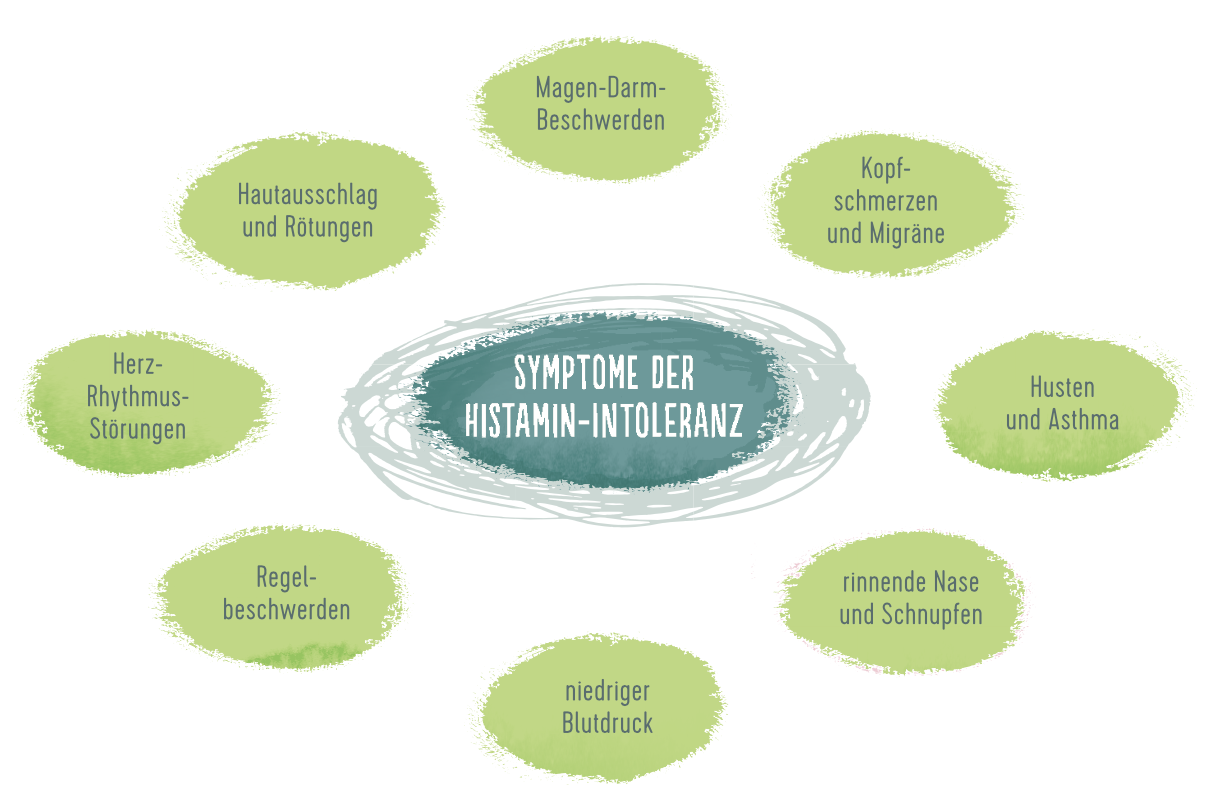
• Magen- und Darmbeschwerden
Das Beschwerdebild einer Histaminintoleranz ist sehr facettenreich. Eine Vielzahl von Symptomen stehen zur Auswahl, wobei jeder Betroffene sehr unterschiedlich auf den Verzehr histaminreicher Speisen reagiert. Während der eine vielleicht mit Bauchschmerzen, durchfallartigen Störungen und Übelkeit reagiert, stehen beim anderen womöglich migräneartige Kopfschmerzen und Hautrötungen im Vordergrund. Am häufigsten werden Symptome des Verdauungstrakts beklagt. Das hat mehrere Gründe: Naturgemäß geraten Magen und Darm mit durch die Nahrung verzehrtem Histamin als erstes in Berührung.
 Die glatten Muskelzellen in Magen und Darmwand besitzen Andockstellen (Rezeptoren) für Histamin, die bei Kontakt aktiviert werden. Bereits beim Verzehr histaminhaltiger Lebensmittel steigert der Magen die Produktion von Magensäure. Danach aktiviert Histamin die Muskelzellen des Magen-Darm-Traktes, was die Motilität (Darmbewegung) erhöht und zu Bauchkrämpfen, stechenden Schmerzen und durchfallartigen Störungen führen kann.
Die glatten Muskelzellen in Magen und Darmwand besitzen Andockstellen (Rezeptoren) für Histamin, die bei Kontakt aktiviert werden. Bereits beim Verzehr histaminhaltiger Lebensmittel steigert der Magen die Produktion von Magensäure. Danach aktiviert Histamin die Muskelzellen des Magen-Darm-Traktes, was die Motilität (Darmbewegung) erhöht und zu Bauchkrämpfen, stechenden Schmerzen und durchfallartigen Störungen führen kann.
Doch längst nicht jeder Patient hat die gleichen Bauchbeschwerden. Häufig sind nur einzelne Abschnitte der Verdauungskanals betroffen, so dass es direkt nach dem Essen, erst 2-6 Stunden danach oder sogar erst am Folgetag zu histaminbedingten Symptomen kommen kann. Die Beschwerden dann konkret einem Lebensmittel zuzuordnen, fällt dann sehr schwer, weshalb Ernährungsberater zum Führen eines Ernährungstagebuches raten.
Liste: Magen-Darm Beschwerden bei Histaminintoleranz
- Bauchschmerzen und Magenkrämpfe
- durchfallartige Störungen
- Übelkeit nach dem Essen
- Völlegefühl und Sodbrennen
- Blähungen
- vorgewölbter Oberbauch
- Blähbauch
- erhöhte Stuhlfrequenz
- erhöhter Stuhldrang
- weicher Stuhl
- Durchfall
- Brechreiz und Erbrechen
- Müdigkeit nach dem Essen
Vitamin C und Histaminspiegel
Vitamin C gilt als Gegenspieler des im Körper befindlichen Histamins. Es beschleunigt den Abbau von Histamin aus dem Serum und unterstützt die Diaminoxidase (DAO). Aus Untersuchungen weiß man, dass Patienten mit erniedrigtem Vitamin-C-Spiegel hohe Histaminwerte aufwiesen. Man folgert daraus, dass der oxidative Abbau von Histamin umso zügiger vorangeht, je höher das Vitamin-C-Potenzial ist. Durch gezielte Gabe von Vitamin C konnte in Studien unmittelbar ein Absenken des Histaminspiegels erreicht werden. Auch Übelkeit und Erbrechen bei Seekrankheit, die in direktem Zusammenhang mit der Ausschüttung von Histamin steht, konnte mit Vitamin C erfolgreich und nebenwirkungsfrei behandelt werden. Vitamin C hat neben seiner antihistaminen Wirkung auch entzündungshemmende Eigenschaften und ist bekannt als Antioxidans.
Vitamin B6: Kofaktor der DAO
Vitamin B6 (Pyridoxin) wird eine Koenzym-Funktion der Diaminoxidase (DAO) zugesprochen. Eine hinreichende Versorgung mit Vitamin B6 ist also für die körpereigene Produktion der DAO essentiell. Studien zeigen, dass nur ein kleiner Teil von Histaminintoleranz-Patienten einen normalen Vitamin-B6-Status besitzt. Bei 80 Prozent der Studienteilnehmer konnte hingegen ein Mangel nachgewiesen werden. Es zeigte sich auch, dass die Enzymaktivität DAO unter mehrwöchiger Gabe von Vitamin B6 ansteigt. Der Bedarf an Vitamin B6 erhöht sich zusätzlich bei eiweißreicher wie auch bei zucker- und kohlenhydratreicher Ernährung.
Zink, Kupfer und Magnesium
Die Spurenelemente Kupfer und Zink und der Mineralstoff Magnesium sind als zentrale Bestandteile der DAO in den Fokus gerückt. Kommt es bei diesen DAO-Kofaktoren zu einer Unterversorgung, so wirkt sich dies unmittelbar auf den Diaminoxidase-Status aus. Die Diaminoxidase ist ein kupferhaltiges Enzym, dass auf einen Kupfermangel empfindlich reagiert. Auch Zink und Magnesium sind als Kofaktoren für die DAO essentiell. Eine hinreichende Versorgung mit diesen Nährstoffen durch ausgewogene Ernährung und Supplemente (Nahrungsergänzung) kann die DAO in ihrer Funktion unterstützen. Aber Vorsicht: Zink hemmt die Kupferresorption im Darm. Durch eine Überversorgung mit Zink (hochdosiert in Tablettenform) kann es zu einem Kupfer-Mangel kommen, was die DAO-Produktion wiederum beeinträchtigt. Zink-Kupfer Supplementierung sollte – am besten durch ein Kombipräparat – aufeinander abgestimmt sein.
Tryptophanmangel bei HIT
Das als Glückshormon bezeichnete Serotonin hat wesentliche Auswirkungen auf die Gemütslage, die bei Patienten mit Magen-Darm Beschwerden oftmals spürbar beeinträchtigt ist. Ursache ist vielfach ein Mangel an Tryptophan, einer Aminosäure, die den Grundbaustein für Serotonin darstellt und im Darm gebildet wird. Kommt es im Darm aufgrund von Entzündungen oder Unverträglichkeitsreaktionen zu chronischen Störungen, so wird die Tryptophansynthese nachhaltig beeinträchtigt. Das für die Bildung von Serotonin erforderliche Tryptophan kann dann nicht in ausreichendem Maße bereitgestellt werden. Es kommt zu Serotoninmangel mit seinen vielfältigen Erscheinungsformen wie Antriebslosigkeit, depressive Verstimmungen und innerer Unruhe.
Histaminbedingte Hautbeschwerden
Histamin ist gemeinsam mit rund 200 weiteren Botenstoffen in den Mastzellen der menschlichen Haut gespeichert und wird von diesen nach Bedarf freigegeben. Mastzellen sind Teil des Immunsystems und besitzen eine Art Wächterfunktion.
Werden Eindringlinge erkannt, schütten sie Histamin oder andere Botenstoffe aus, um diese zu bekämpfen. Interessanterweise kann auch Histamin selber einen H1-Rezeptor aktivieren, der die Mastzelle anregt, weiteres Histamin auszuschütten.
Eine Histaminintoleranz verursacht bei vielen Betroffenen die sogenannte Nesselsucht (Urtikaria), eine weit verbreitete Form des Hausausschlags. Bei physikalischen Reizen wie Kratzen, Wärme- oder Hitzebehandlung können Quaddeln (plateauförmige Erhebungen der Haut), juckende Hautrötungen (Erytheme) und Angio- bzw. Quincke-Ödeme (juckende Schwellungen) entstehen. Histamin verursacht auch die Freisetzung von Stickstoffmonooxid, was die Durchlässigkeit der Blutgefäße erhöht. Dadurch strömt Wasser in das Gewebe ein, wodurch sich Quaddeln bilden. Vermutlich sind zahlreiche Fälle von Urtikaria nicht auf Allergien, sondern auf histaminreiche Lebensmittel zurückzuführen. Tatsächlich ist die Urtikaria als Folge einer Allergie extrem selten.
Auch Neurodermitis (atopisches Ekzem) kann durch Histaminintoleranz verursacht werden. Bei dieser Hautkrankheit leiden besonders Kinder und Jugendliche unter extrem trockenen Hautpartien vornehmlich an den Armbeugen, am Rücken, am Bauch und an der Gesichtshaut. Viele Betroffene profitieren enorm von einer histaminarmen Ernährungsweise. Gut zu beobachten ist auch das Erröten von Gesicht und Dekolleté nach dem Verzehr histaminreicher Speisen oder Getränke wie Rotwein. Man bezeichnet diese spontane Hautrötung als Flush. Auch körperliche Anstrengung kann Hautrötung mit Hitzegefühl im oberen Brustkorbbereich verursachen.
 Histaminbedingte Hautbeschwerden auf einen Blick
Histaminbedingte Hautbeschwerden auf einen Blick
- Nesselsucht (Urtikaria)
- Quaddeln (helle Hauterhebungen)
- Hautrötungen (Erytheme)
- juckende Schwellungen (Angioödeme)
- Neurodermitis (atopisches Ekzem)
- spontanes Erröten (Flush)
Kopfschmerzen und Migräne
Histamin löst bei einer Gruppe von Histamin-Patienten leichte, mittelschwere und teils chronische Kopfschmerzen aus. Durch seine vasodilatorische Wirkung erweitert es Blutgefäße im Gehirn, was bei entsprechend prädisponierten Personen zu Kopfschmerzen führen kann. „Durch die Freisetzung von Stickoxiden in den Blutgefäßen kommt es zu einer Gefäßerweiterung im Gehirn, die in weiterer Folge zu Kopfschmerzen führen kann“, so Dr. Peter Komericki, Dermatologe mit Schwerpunkt Allergologie an der Universitäts-Hautklinik Graz.
Histamin kann auch für Migräneattacken verantwortlich gemacht werden, unter denen bis zu 12 % der Bevölkerung in Industriestaaten leiden. Für einen Zusammenhang spricht, dass der Verzehr histaminreicher Lebensmittel bei Migränepatienten nachweislich einen Schub auslösen kann.
Auch konnte in einer Studie bei 64 % der Migränepatienten eine Verringerung von Migräneschüben in Anzahl und Intensität erreicht werden. Und: Im Provokationstest konnte bei 24 von 25 Migränepatienten ein Migräneanfall durch die Injektion von Histamin ausgelöst werden. Nicht zuletzt lassen sich bei Migränepatienten statistisch gehäuft erniedrigte DAO-Konzentrationen im Blut nachweisen.
Viele der mehrheitlich weiblichen Migränepatienten halten chronische Kopfschmerzen für unabänderlich. Ihnen ist zu empfehlen, eine histaminarme Kost zumindest in einer mehrwöchigen Testphase zur Linderung ihrer Beschwerden auszuprobieren.
Auf einen Blick: Kopfbeschwerden bei Histaminintoleranz
- Leichte bis mittlere Kopfschmerzen
- chronischer Kopfschmerz
- spontane Migräneattacken
- gehäufte Migräneschübe
- verstärkte Migräneintensität
Lunge: Husten und Asthma
Das Röhrensystem der Lunge, die Bronchien, ist von innen mit einer Schleimhautschicht ausgekleidet. Histamin verursacht mit seiner gefäßerweiternden Wirkung ein vermehrtes Einströmen von Blutplasma in diese Schicht, wodurch es zu Schwellungen der betroffenen Schleimhautpartien kommt. Es entstehen Atemnot, Hustenreiz, Auswurf, teils starker Husten. Histamin verursacht auch die Kontraktion der glatten Muskulatur der Bronchien, was die asthmatische Beschwerden auslösen oder zusätzlich verstärken kann. Asthmapatienten sprechen auf eine histaminarme Ernährung besonders gut an. Bei vielen Betroffenen mit chronischem Reizhusten – auch ohne diagnostiziertes Asthma – kann histaminarme Kost zu Symptomlinderung führen.
Auf einen Blick: Lungenbeschwerden durch Histamin
- Atemnot
- Hustenreiz
- Auswurf
- häufiges Räuspern
- (starker) Husten
- chronischer Reizhusten
- Asthma (Verstärkung möglich)
- asthmatische Beschwerden
Schnupfen und rinnende Nase
In Zusammenhang mit dem Konsum von Histamin werden Nase und Nebenhöhlen diese Symptome und ihre Synonyme zugeschrieben: Niesreiz, Niesen, rinnende, laufende Nase (Rhinorrhoe), verstopfte Nase, nichtallergische Rhinitis, nasale Obstruktion, Fließschnupfen. Probleme mit Nase und Nebenhöhlen sind gekennzeichnet durch Schleimbildung, Schleimhautschwellungen und starke Absonderung von dünnflüssigem bis schleimigem Nasensekret. Ursache ist die gefäßerweiternde Wirkung von Histamin in den Schleimhäuten von Nase und Nebenhöhlen. Die genannten Symptome können, insoweit sie histaminbedingt sind, durch histaminarme Kost signifikant reduziert oder beseitigt werden.
Nasen und Nebenhöhlen Beschwerden auf einen Blick
- Niesreiz
- Niesen
- rinnende, laufende Nase (Rhinorrhoe)
- verstopfte Nase
- nichtallergische Rhinitis
- nasale Obstruktion
- Fließschnupfen
Herz-Kreislaufsystem und Blutdruck
Der Organismus reagiert auf vielfältige Weise auf Histamin. Das Herz-Kreislaufsystem spielt hierbei eine wesentliche Rolle. Infolge des Verzehrs oder der Freisetzung von Histamin werden individuell verschieden folgende Beeinträchtigungen des Blutkreislaufs berichtet und beschrieben:
 Blutdruckabfall (Hypotonie, vereinzelt mit Schocksymptomen) oder vereinzelt auch Blutdruckanstieg (Hypertonie), Herzrasen (Tachykardie, Anstieg der Herzfrequenz), Herzstolpern (Extrasystolen) mit Panikattacken, Herzrhythmusstörungen (Arrhythmien), Palpitationen (vom Patienten als ungewöhnlich schnell, anstrengend oder kräftig wahrgenommener Herzschlag), Durchblutungsstörungen bzw. Blutstau in den Beinen.
Blutdruckabfall (Hypotonie, vereinzelt mit Schocksymptomen) oder vereinzelt auch Blutdruckanstieg (Hypertonie), Herzrasen (Tachykardie, Anstieg der Herzfrequenz), Herzstolpern (Extrasystolen) mit Panikattacken, Herzrhythmusstörungen (Arrhythmien), Palpitationen (vom Patienten als ungewöhnlich schnell, anstrengend oder kräftig wahrgenommener Herzschlag), Durchblutungsstörungen bzw. Blutstau in den Beinen.
Ursache ist auch hier meist die vasodilatorische Wirkung von Histamin, die sich – zusätzlich verstärkt – besonders nach dem Konsum histaminhaltiger alkoholischer Getränke bemerkbar macht. Histaminbedingte Herz-Kreislaufprobleme betreffen in erster Linie Jugendliche und junge Erwachsenen, sind aber in allen Altersgruppen möglich. Zum Ausschluss schwerwiegender Erkrankungen sollte bei chronischen oder schweren Beschwerden des Herz-Kreislaufsystems aber ein Facharzt konsultiert werden.
Herz-Kreislaufbeschwerden auf einen Blick
- Blutdruckabfall (Hypotonie, teils mit Schocksymptomen)
- selten: Blutdruckanstieg (Hypertonie)
- Herzrasen (Tachykardie, Anstieg der Herzfrequenz)
- Herzstolpern (Extrasystolen, Panikattacken möglich)
- Herzrhythmusstörungen (Arrhythmien)
- Palpitationen (schneller, anstrengender oder kräftiger Herzschlag)
- Durchblutungsstörungen bzw. Blutstau in den Beinen
Regelbeschwerden bei Histaminintoleranz
Krampfartige Schmerzen zu Beginn der Periode betreffen rund die Hälfte aller Frauen. Das komplexe hormonelle Zusammenspiel und die Rolle anderer Faktoren sind bislang nicht vollständig geklärt. Man weiß, das der DAO-Spiegel zu Beginn der Regel erniedrigt ist. Dies erklärt, wieso der Verzehr histaminhaltiger Speisen in diesem Zeitraum zu besonders ausgeprägten Symptomen führen kann.
Auf einen Blick: Regelbeschwerden bei Histaminintoleranz
- schlechte Verträglichkeit histaminhaltiger Speisen
- niedriger DAO-Spiegel zu Beginn der Regel
- 300-fach erhöhte DAO während einer Schwangerschaft
Diagnose der Histaminintoleranz
Welche Diagnoseverfahren gibt es?
Leider existieren keine objektiven Parameter zum direkten Nachweis einer Histaminintoleranz. Die Diagnose basiert daher, ähnlich wie beim Reizdarmsyndrom, auf einem Ausschlussverfahren, das durch weitere Anhaltspunkte ergänzt werden kann:
- Differentialdiagnose: Ausschluss von Krankheiten mit ähnlichem Beschwerdebild
- Ausschluss weiterer Nahrungsmittel-Unverträglichkeiten
- Eliminationsdiät mit anschließender Provokation
- Labordiagnostische Verfahren
Differentialdiagnose bei Histaminintoleranz
Um keine schwerwiegenden Erkrankungen zu übersehen, sollte ein Arztbesuch zu Beginn der Ursachenfindung stattfinden. Viele Patienten haben auch bereits eine längere „Arztodyssee“ hinter sich, wenn sie eine Histaminintoleranz in Betracht ziehen. Im Arzt-Patientengespräch (Anamnese) lässt sich klären, ob es Anzeichen für eine Histaminintoleranz gibt. Voraussetzung ist allerdings, dass der behandelnde Mediziner für dieses Thema sensibilisiert ist. Besonders hilfreich kann es sein, wenn der Patient dabei bereits ein sorgfältig geführtes Ernährungstagebuch vorzeigen kann.
- Angesichts des umfangreichen Beschwerdebildes einer Histaminintoleranz gibt es eine Reihe von Krankheiten, die im Rahmen einer Differentialdiagnose in Betracht gezogen und ausgeschlossen werden sollten. Dazu zählen beispielsweise chronisch entzündliche Darmerkrankungen, Magenschleimhautentzündung, Zöliakie, Nahrungsmittel-Unverträglichkeiten, Allergien und Mastozytose.
- Wie tiefgehend die Differentialdiagnose vorgenommen wird, liegt im Ermessen des Arztes. Vielen reicht bereits ein kleines Blutbild und die Erwägung von Nahrungsmittel-Unverträglichkeiten aus, um den Patienten zur selbstständigen Abklärung einer Histaminintoleranz zu entlassen.
Da es bei der Histaminintoleranz kein einheitliches, klar eingegrenztes Beschwerdebild gibt, kann die Schilderung des Patienten bei Ärzten zu einem gewissen Misstrauen führen. Auch die (Fehl-)Diagnose einer „psychogenen Störung“ ist nicht selten. Patienten ist anzuraten, bei der Symptombeschreibung sachlich zu formulieren und keine Übertreibungen oder Superlative zu verwenden. Da nicht jeder Mediziner über Histaminintoleranz hinreichend informiert ist bzw. ihr aufgeschlossen gegenübersteht, sollte der Verdacht vom Patienten zunächst nur beiläufig erwähnt werden. So ist auch eine unvoreingenommene Abklärung von ärztlicher Seite sichergestellt.
Ausschluss weiterer Nahrungsmittel-Unverträglichkeiten
Neben der Histaminintoleranz existieren weitere Unverträglichkeiten von Nahrungsmitteln, die teils ähnliche Symptome verursachen und parallel zur HIT abgeklärt werden sollten. Dazu zählen die Laktoseintoleranz (Milchzucker-Unverträglichkeit), die Fructoseintoleranz (Fruchtzucker-Unverträglichkeit) und die Glutenintoleranz bzw. Glutensensitivität. Außerdem gehören individuelle Intoleranzen und Lebensmittelallergien in die Betrachtung einbezogen, ebenso wie Fehlernährung (z. B. durch zu viele Ballaststoffe) und auch das Reizdarmsyndrom.
Eliminationsdiät und Provokation
Mit Hilfe einer 5-7tägigen Kartoffel-Reis-Diät können Betroffene zügig herausfinden, ob durch die Nahrung zugeführtes Histamin für ihre Beschwerden verantwortlich ist. Während des Diätzeitraums sollte außer Kartoffeln (gekocht, gebacken, gebraten mit wenig Fett), gekochtem Reis (kein Vollkornreis) und gesüßtem Tee nach Möglichkeit kein weiteres Lebensmittelverzehrt werden. Bereits nach 3-4 Tagen stellen sich spürbare Besserungen ein. Nach fünf bis sieben Tagen muss die strenge Diät beendet werden, indem auch histaminhaltige Speisen langsam in den Speiseplan eingebracht und sorgfältig ausgetestet werden.
 Im direkten Anschluss an die Eliminationsdiät kann auch eine gezielte Provokation – gegebenenfalls unter ärztlicher Aufsicht – durchgeführt werden. Längst nicht alle Ärzte bieten dieses Verfahren an. Zur oralen Provokation wird dem Patienten eine genau berechnete Menge Histamin verabreicht. Allerdings kommen hierbei auch Nocebo-Gaben, also nicht-wirksame Scheinsubstanzen zum Einsatz. Der Patient weiß nicht, ob er gerade ein Histamin erhält oder nicht. Die Provokation kann aber auch ohne ärztlicher Aufsicht zuhause durchgeführt werden. Dazu verzehrt man ein bekanntermaßen histaminreiches Lebensmittel und beobachtet die Reaktionen darauf in den folgenden drei Tagen. Es sollte aber sichergestellt sein, dass keine Lebensmittelallergie vorliegt. Außerdem sollte die Testung an unterschiedlichen Tagen mit verschiedenen Sorten histaminreicher Lebensmitteln erfolgen. Wem das zu riskant ist, der kann histaminhaltige Speisen und Getränke auch behutsam in seinen Speiseplan aufnehmen und sich dabei bis zu seiner individuellen Toleranzgrenze vortasten.
Im direkten Anschluss an die Eliminationsdiät kann auch eine gezielte Provokation – gegebenenfalls unter ärztlicher Aufsicht – durchgeführt werden. Längst nicht alle Ärzte bieten dieses Verfahren an. Zur oralen Provokation wird dem Patienten eine genau berechnete Menge Histamin verabreicht. Allerdings kommen hierbei auch Nocebo-Gaben, also nicht-wirksame Scheinsubstanzen zum Einsatz. Der Patient weiß nicht, ob er gerade ein Histamin erhält oder nicht. Die Provokation kann aber auch ohne ärztlicher Aufsicht zuhause durchgeführt werden. Dazu verzehrt man ein bekanntermaßen histaminreiches Lebensmittel und beobachtet die Reaktionen darauf in den folgenden drei Tagen. Es sollte aber sichergestellt sein, dass keine Lebensmittelallergie vorliegt. Außerdem sollte die Testung an unterschiedlichen Tagen mit verschiedenen Sorten histaminreicher Lebensmitteln erfolgen. Wem das zu riskant ist, der kann histaminhaltige Speisen und Getränke auch behutsam in seinen Speiseplan aufnehmen und sich dabei bis zu seiner individuellen Toleranzgrenze vortasten.
Labordiagnostische Methoden
- Histaminspiegel (Histaminkonzentration im Blutplasma)
- DAO-Enzymaktivität im Blutserum
- Methylhistamin im Urin
- Histamin im Stuhl
- Histamin-50-Pricktest
- Messung der DAO- und HNMT-Ezymaktivität im Darm
- HNMT-Gentest
Die Messung des Histaminspiegels gibt Aufschluss über die Konzentration des im Blutserum zirkulierenden Histamins. Mit ihr lässt sich eine übermäßige Histaminbelastung nachweisen, die aber im Einzelfall durch Umwelteinflüsse wie Ernährung und Uhrzeit erheblichen Schwankungen unterliegt.
Das Histamin-abbauende Enzym Diaminoxidase (DAO) wird auch kontinuierlich in die Blutbahn abgegeben, allerdings nur in sehr geringem Maße. Seine Messung eignet sich als Marker für die Aktivität der DAO im Dünndarm nach Ansicht von Experten nicht.
Das Histamin-Abbauprodukt Methylhistamin kann im Urin nachgewiesen und gemessen werden. Seine Konzentration gibt zwar Hinweise auf die Menge des abgebauten Histamin, ist aber auch von weiteren Faktoren wie dem Eiweißgehalt der Nahrung abhängig. Die Aussagekraft dieses Messwertes ist daher gering.
Auch im Stuhl lässt sich Histamin nachweisen. Allerdings scheiden auch Darmbakterien teils große Mengen an Histamin aus, so dass auch dieser Laborwert keine aussagekräftigen Rückschlüsse auf das Vorliegen einer Histaminintoleranz erlaubt.
Beim Histamin-50-Pricktest wird Histamin in flüssiger Form unter die Haut geritzt. Dieses Verfahren ist als Positiv-Kontrolle bei Allergietest bereits seit langem in Verwendung. Beim Histamin-50-Pricktest wird die dadurch entstandene Quaddel nach 50 Minuten geprüft. Ist ihre Größe unverändert, so geht man von einer Histamin-Abbaustörung aus. Allerdings sagt dies nichts über den Abbau von oral, also mittels Nahrung aufgenommenen Histamin aus.
 Mittels Dünndarmbiopsie ließ sich die Aktivität der Diaminoxidase (DAO) und der Histamin-N-Methyltransferase (HNMT) in Untersuchungen sehr zuverlässig bestimmen. Hierbei wurde eine tendenziell erniedrigte DAOAktivität in der ColonSchleimhaut festgestellt, während die Aktivität der HNMT deutlich gemindert war, bei gleichzeitig erhöhtem Histaminwert in der Darmschleimhaut. Die Probenentnahme ist nur mittels Enteroskopie (Dünndarmspiegelung) möglich und noch nicht standardisiert. Und: Der Einfluss von exogen zugeführtem Histamin durch die Nahrung wurde in diesem Zusammenhang auch noch nicht untersucht. Aus diesen Gründen gibt es zum jetzigen Zeitpunkt keinen Anhaltspunkt für die Empfehlungen dieser Methode zum Nachweis einer Histaminintoleranz.
Mittels Dünndarmbiopsie ließ sich die Aktivität der Diaminoxidase (DAO) und der Histamin-N-Methyltransferase (HNMT) in Untersuchungen sehr zuverlässig bestimmen. Hierbei wurde eine tendenziell erniedrigte DAOAktivität in der ColonSchleimhaut festgestellt, während die Aktivität der HNMT deutlich gemindert war, bei gleichzeitig erhöhtem Histaminwert in der Darmschleimhaut. Die Probenentnahme ist nur mittels Enteroskopie (Dünndarmspiegelung) möglich und noch nicht standardisiert. Und: Der Einfluss von exogen zugeführtem Histamin durch die Nahrung wurde in diesem Zusammenhang auch noch nicht untersucht. Aus diesen Gründen gibt es zum jetzigen Zeitpunkt keinen Anhaltspunkt für die Empfehlungen dieser Methode zum Nachweis einer Histaminintoleranz.
HNMT-Gentest: Gehirn, Bronchialschleimhaut und Leber sind von einer Funktionsstörung der Histamin-N-Methyltransferase (HNMT) besonders betroffen. Ist der DAO-Wert normal und die Reaktion auf histaminreiche Lebensmittel erfolgt nur langsam innerhalb von Tagen, so muss auch an einen HNMT-Mangel gedacht werden. Allerdings ist eine Messung der HNMT-Aktivität ohne Biopsie nicht möglich. Stattdessen kann durch Nachweis einer genetischen Variante (C314T) ein Absinken des Aktivitätsniveaus um 30-50 % erklärt werden. Die Aussagekraft hinsichtlich der Toleranz von durch die Ernährung aufgenommenem Histamin oder histaminliberierender Lebensmittel ist jedoch gering bzw. nicht gegeben.
Selbsttest Histaminintoleranz
Anhand dieses kleinen Selbsttest-Fragebogens können Sie sich ein Bild davon machen, ob eine Histaminintoleranz als Ursache Ihrer Beschwerden in Frage kommt.
Krankheitsentstehung durch Histamin
Was bewirkt Histamin im Körper?
Um zu verstehen, wie eine Histaminintoleranz im Körper anrichtet, ist es hilfreich zu wissen, worum genau es sich beim Botenstoff Histamin handelt und was es in den Zellen und Organen bewirkt.
Histamin ist ein Gewebehormon, das durch die Zersetzung von Eiweiß und durch Abspaltung von Kohlendioxid (Decarboxylierung) aus Aminosäuren entsteht. Histamin zählt zur Gruppe der biogenen Amine, die im Stoffwechsel von tierischen und pflanzlichen Geweben gebildet werden.
Histamin befindet sich in den Mastzellen, den basophilen Granulozyten und in histaminspeichernden Zellen des Magen-Darm-Trakts, der Schleimhäute und der Bronchien. Aus diesen Speicherzellen kann Histamin bei Bedarf auf drei Wegen freigesetzt werden:
- Freisetzung aufgrund einer allergischen Reaktion: Als Botenstoff für allergische Reaktionen wird Histamin im Rahmen einer Immunreaktionen von allergenen Stoffen nach Verbindung mit IgE-Antikörpern an der Zelloberfläche freigesetzt. Durch das erhöhte Histaminaufkommen werden allergische Symptome hervorgerufen.
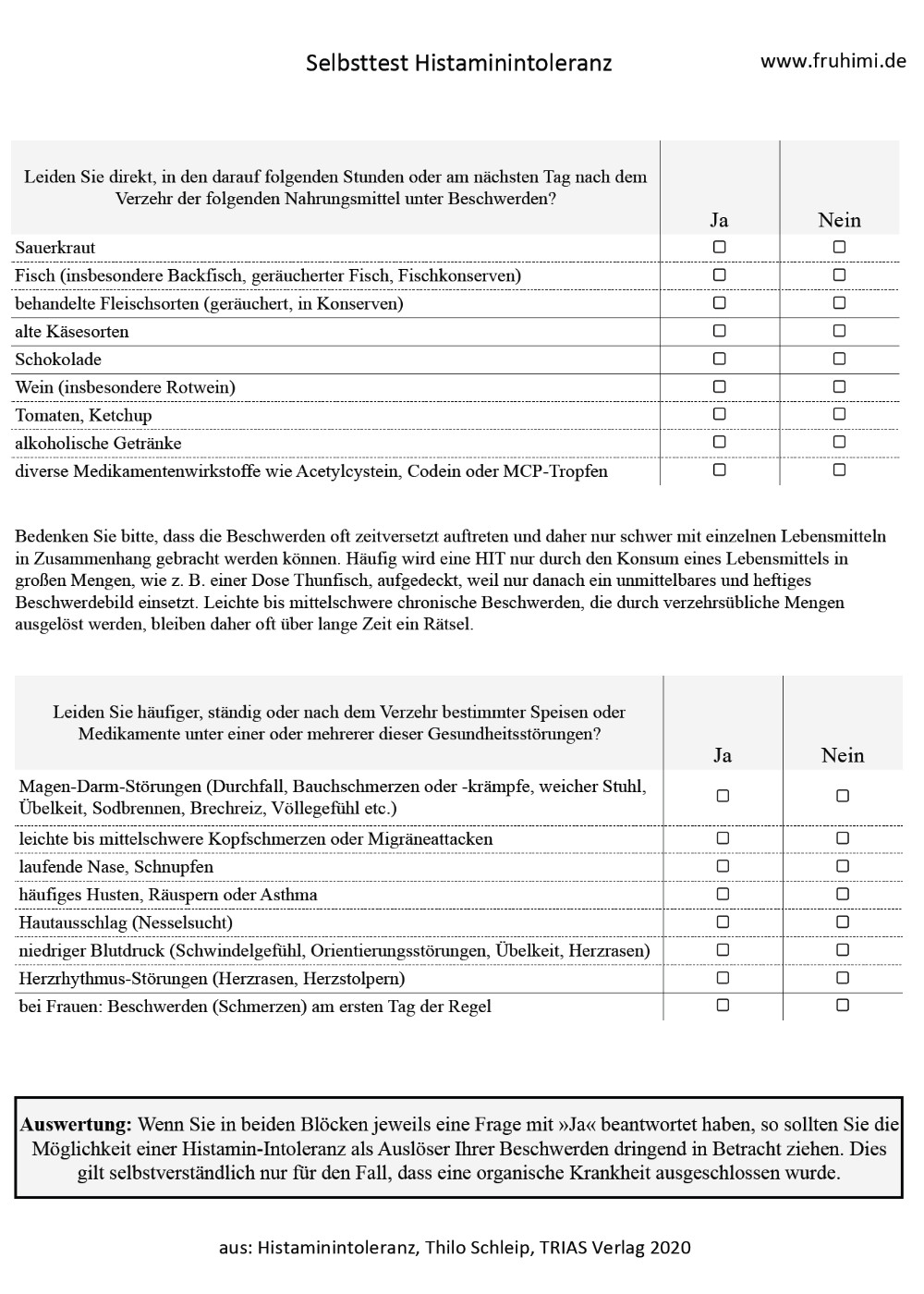
- Freisetzung aufgrund einer pseudoallergischen Reaktion: durch den Verzehr von bzw. Kontakt mit Histaminliberatoren wird Histamin auch ohne allergische Immunreaktion aus den Speicherzellen freigesetzt. Als Histaminliberatoren sind eine Reihe von Nahrungsmitteln bekannt, aber auch einige Medikamente und alkoholische Getränke. Da die Freisetzung des Histamins vielfach identische Symptome verursacht wie die einer allergischen Reaktion, jedoch ohne Beteiligung des Immunsystems abläuft, spricht man hier von einer pseudoallergischen Reaktion. Daher bezeichnet man die Histaminintoleranz auch als Pseudoallergie.
- Freisetzung aufgrund eines physikalischen Reizes: Auch durch äußerliche Einwirkung ist eine Freisetzung von Histamin aus den Gewebezellen möglich. Physikalische Reize sind besonders hohe oder niedrige Temperaturen, Druck auf Körperstellen sowie verletzungsbedingte Reize.
Ein gesunder Mensch kann Einzelmengen von 10 mg Histamin beschwerdefrei tolerieren. Größere Mengen, wie sie beispielsweise durch histaminreiche Lebensmittel aufgenommen werden können, verursachen auch bei Menschen ohne Histaminintoleranz leichte bis mittelschwere Vergiftungserscheinungen wie Blutdruckabfall, Übelkeit und Erbrechen, Atemnot, Hautrötung und Ausschlag, Durchfall und Kopfschmerzen.
Histaminwirkung im Verdauungstrakt
Histamin ist an der Regulation der Magensäureproduktion beteiligt und steuert über seine erregende Wirkung auf die glatte Muskulatur die Motilität (das Bewegungsvermögen) von Magen und Darm. Übersäuerter Speisebrei im Verdauungskanal sowie krampfartige Schmerzen mit beschleunigter Verdauungstätigkeit sind daher unmittelbare Folgen erhöhter Histaminzufuhr.
Histaminwirkung im Zentralnervensystem
Über unterschiedliche Mechanismen ist Histamin an der Regulation des Blutdrucks, an der Schmerzempfindung und der Körpertemperatur beteiligt. Es beeinflusst außerdem die Wirkung von Neurotransmittern (Botenstoffen) wie Serotonin, Noradrenalin, Dopamin und Glutamin. Durch eine Aktivierung von H1-Rezeptoren ist Histamin auch an der Regulation des Schlaf-Wach-Rhythmus beteiligt.
Histamin kontrahiert über H1-Rezeptoren die großen Blutgefäße und erweitert gleichzeitig die kleinen Blutgefäße, was Symptome wie Flush (spontanes Erröten der Haut) verursacht. H2-Rezeptoren-vermittelt steigert Histamin außerdem die Herzfrequenz und die Schlagkraft des Herzens.
Histaminwirkung im Lunge, Gehirn, Haut
Die gefäßerweiternde Wirkung von Histamin lässt Blutplasma in die Schleimhäute einströmen, was zu Schwellungen im Röhrensystem der Lunge und in Nase und Nebenhöhlen führt. Pseudoallergische und asthmatische Beschwerden sind die Folge dieser Histaminreaktion. Bronchiale Beschwerden werden zusätzlich durch eine Histamin-vermittelte Kontraktion der glatten Muskulatur der Lunge verstärkt.
Erweiterte Blutgefäße betreffen auch das Gehirn und verursachen vaskuläre Kopfschmerzen und Migräne. Aufgrund der Gefäßerweiterung können entzündungsfördernde Stoffe in das umliegende Gewebe übertreten, Entzündungen auslösen und Kopfschmerzen hervorrufen.
 Dank seiner gefäßerweiternden Wirkung verursacht Histamin das vermehrte Einströmen von Blutplasma auch in die menschliche Schleimhaut, die sich im Nasenraum ebenso befindet wie im Röhrensystem der Lunge. Hierdurch kommt es zu Schleimhautschwellungen, durch die neben asthmatischen Beschwerden auch Schnupfen, Niesen und eine laufende Nase ausgelöst werden können.
Dank seiner gefäßerweiternden Wirkung verursacht Histamin das vermehrte Einströmen von Blutplasma auch in die menschliche Schleimhaut, die sich im Nasenraum ebenso befindet wie im Röhrensystem der Lunge. Hierdurch kommt es zu Schleimhautschwellungen, durch die neben asthmatischen Beschwerden auch Schnupfen, Niesen und eine laufende Nase ausgelöst werden können.
Zusätzlich ruft Histamin eine Kontraktion der sogenannten »glatten Muskulatur« hervor, was bronchiale Beschwerden wie Husten und Asthma auslösen oder zusätzlich verstärken kann. Vermehrtes Blutplasma im Hautgewebe verursacht Hautrötungen, Juckreiz und Urtikaria (Nesselausschlag) und begünstigt die Entstehung einer Neurodermitis.
Die Diaminoxidase (DAO)
Bei der Diaminoxidase handelt es sich um ein kupferhaltiges Enzym, das für den Abbau von Histamin und andere biogene Amine verantwortlich ist, das durch Nahrungsmittel aufgenommen wurde. DAO ist ein empfindliches Enzym, das hauptsächlich von den Zellen der Dünndarmschleimhaut produziert und in das Darmlumen (innere Hohlraum des Darms) ständig abgegeben wird. In geringen Mengen lässt sich Diaminoxidase auch in den Nieren, der Leber, in der Plazenta und in weißen Blutzellen nachweisen.
Der größte Teil des durch die Nahrung aufgenommenen Histamins wird durch die im Inneren des Dünndarms freigesetzte DAO verstoffwechselt, der Rest wird beim Durchtritt durch die Dünndarmschleimhaut von der dort lokalisierten Diaminoxidase inaktiviert. Die Aktivität der DAO kann durch erworbene oder angeborene Ursachen verringert sein. Eine verminderte DAO-Aktivität, wie sie im Falle einer Histaminintoleranz ursächlich vorliegt, ist verantwortlich für einen vorübergehend oder dauerhaft erhöhten Histaminspiegel.
• Kofaktoren der Diaminoxidase (DAO)
Als Kofaktor (oder auch Cofaktor) bezeichnet man in der Biochemie den nicht-proteinhaltigen Anteil eines Enzyms. Im Falle der Diaminoxidase (DAO) sind in erster Linie Vitamin B6, Kupfer und Vitamin C als Kofaktoren bekannt. Aber auch Zink und Magnesium gelten als essentiell für die Funktion der Diaminoxidase. Liegt ein Mangel an Kofaktoren vor, so arbeitet das Enzym langsamer oder ist nicht mehr funktionsfähig.
Mangelzustände sind bei einseitiger, eingeschränkter Ernährung aufgrund von Nahrungsmittel-Unverträglichkeiten möglich. Auch bei chronischen Verdauungsstörungen sind Mangelerscheinungen an Vitaminen, Mineralstoffen und Spurenelementen sehr wahrscheinlich.
Vitamin C gilt zusätzlich auch als „Gegenspieler“ des im Körper freigesetzten Histamins. Mittels Studien zur Seekrankheit, deren Symptomatik ebenfalls auf einer vermehrten Ausschüttung von Histamin beruht, konnte gezeigt werden, dass durch gezielte Gabe von Vitamin C Schwindelgefühl, Übelkeit und Erbrechen signifikant gelindert und der Blut-Histaminspiegel gesenkt werden kann.
Menschen mit Histaminintoleranz wird geraten, bei ihrer Ernährung auf eine hinreichende Versorgung mit Vitaminen B6 und C, Kupfer, Zink und Magnesium zu achten und gefüllte Vitalstoff-Speicher bei Normal-hohen Nährstoffspiegeln täglich sicherzustellen.
• Histamin und andere biogene Amine
Histamin gehört bekanntlich zur Gruppe der biogenen Amine, die im Stoffwechsel durch enzymatische Decarboxylierung (Abspaltung eines Kohlenstoffmoleküls) von Aminosäuren entstehen. Histamin wird hierbei aus der Aminosäure Histidin decarboxyliert. Biogene Amine sind natürliche Stoffwechselprodukte aus pflanzlichen, tierischen und menschlichen Zellen und werden auch von den im Darm lebenden Mikroorganismen (Darmbakterien) gebildet. Biogene Amine fungieren als Neurotransmitter, Hormone, Mediatoren und als Bausteine von Zellbestandteilen.
Außer Histamin existieren unter anderem die Amine Tyramin, Putrescin, Cadaverin, Phenylethylamin und Serotonin. Die meisten Amine sind nach ihrer originären Aminosäure benannt. So entsteht Histamin aus Histidin und Tyramin aus Tyrosin.
Biogene Amine werden nicht nur im Darm gebildet, sondern auch mit der Nahrung aus tierischen und pflanzlichen Quellen aufgenommen. Diese werden jedoch, bei gesunden Personen und durchschnittlich Amin-haltigen Speisen, nur zu einem kleinen Teil ins Blut überführt. Der Konsum biogener Amine führt bei verzehrsüblichen Portionen daher nicht zu gesundheitlichen Beschwerden, solange keine Histaminintoleranz vorliegt.
Histamin wird vom Enzym Diaminoxidase (DAO) hauptsächlich in den Dünndarmabschnitten Duodenum, Jejunum und Ileum abgebaut und konkurriert dabei mit anderen biogenen Aminen wie Putrescin, Cadaverin, Spermin und Spermidin. Allerdings hat die DAO eine höhere Affinität für Putrescin und Cadaverin. Bei gleichzeitigem Verzehr mit Histamin werden diese beiden Amine von der DAO also bevorzugt, so dass es zu einer kompetitiven Hemmung des Histaminabbaus kommt. Histamin tritt dann ungehindert in den Organismus über und verursacht die bekannten, histaminvermittelten Symptome. Typisches Beispiel für eine solche Situation ist der gleichzeitige Genuss von gereiftem Käse und Rotwein.
Einen hohen Gehalt an biogenen Aminen besitzen beispielsweise Bananen, Walnuss, Avocado und Ananas (Serotonin), Schokolade (Phenylthylamin) und Tomate (Tryptamin).
Bei langer Lagerung, raschem Verderb, Fermentation und Reifung kann der Gehalt an biogenen Aminen, insbesondere Histamin, rasch ansteigen.
Betroffen sind beispielsweise Speisen und Getränke wie Fisch, Wurstwaren, Fleisch, insbesondere in gepökelter Form und nach langer Lagerung/Reifung. Außerdem Hefeweizenbier, (Rot-)Wein, Sojaprodukte, Hefeextrakt und Sauerkraut.
Hemmung der Diaminoxidase (DAO)
Die Wirkung des Enzyms Diaminoxidase kann auf verschiedenen Wegen verringert werden. Einer davon ist die kompetitive Hemmung durch den Verzehr anderer biogene als Histamin, zu denen die DAO eine höhere Affinität besitzt. Noch gravierender können die gesundheitlichen Folgen ausfallen, wenn die DAO in ihrer Aktivität gehemmt wird. Eine Hemmung wird verursacht durch sogenannte DAO-Blocker, oder auch DAO-Inhibitoren. Zu ihnen zählen in erster Linie gewisse Medikamentenwirkstoffe. Eine Verminderung der DAO-Aktivität führt immer auch zu einem Anstieg des Histaminspiegels.
Schäden an der Darmschleimhaut können ebenso vorübergehend eine DAO-Hemmung verursachen wie hormonelle Störungen, chronisch entzündliche Darmerkrankungen und Infektionen von Magen und Darm. Auch Vergiftungen oder eine Zöliakie können die Diaminoxidase beeinträchtigen.
Das Enzym Diaminoxidase ist ein empfindliches Molekül. Die meisten seiner Artgenossen leben geschützt innerhalb einer Zelle und sind vor äußeren Einflüssen geschützt. Die DAO jedoch befindet sich außerhalb von Zellen und ist biologischen und chemischen Einflüssen schutzlos ausgeliefert.
Manche DAO-Hemmer verringern die Enzymproduktion und verursachen so einen Enzymmangel. Andere hemmen die Aktivität vorhandener DAO-Enzyme oder inaktivieren sie vollständig.
 Zu den bekanntesten DAO-Hemmern zählen alkoholische Getränke (und das Alkohol-Abbauprodukt Acetaldehyd), Lebensmittelzusatzstoffe, Umweltschadstoffe und eine Reihe von Medikamenten wie manche Schmerz- und Schlafmittel, Antirheumatika und Hustenlöser. Bei insgesamt 94 Medikamentenwirkstoffen sind als DAO-inhibitorische Wirkungen beobachtet worden.
Zu den bekanntesten DAO-Hemmern zählen alkoholische Getränke (und das Alkohol-Abbauprodukt Acetaldehyd), Lebensmittelzusatzstoffe, Umweltschadstoffe und eine Reihe von Medikamenten wie manche Schmerz- und Schlafmittel, Antirheumatika und Hustenlöser. Bei insgesamt 94 Medikamentenwirkstoffen sind als DAO-inhibitorische Wirkungen beobachtet worden.
Die Kombination von Verzehr histaminreicher Lebensmittel bei gleichzeitiger Gabe DAO-hemmender Arzneimittel oder Alkohol potenziert die Auswirkungen überschüssigen Histamins auf den Organismus. Daher sollten Betroffene bei Medikamenteneinnahme oder Alkoholkonsum auf eine histaminarme Ernährung achten.
Arzneimittel mit Diaminoxidase-blockierender (Inhibitoren)
oder histaminliberierender Wirkung
- Acetylcystein
- Acetylsalicylsäure
- Ambroxol
- Aminophyllin
- Amitriptylin
- Chloroquin
- Clavulansäure
- Codein
- Diazepam
- Diclofenac
- Furosemid
- Indometacin
- Isoniazid
- Ketoprofen
- Metamizol
- Metoclopramid
- Morphin u. a. Opioide
- Naproxen
- Propafenon
- Röntgenkontrastmittel
- Verapamil
Abbau durch Histamin-N-Methyltransferase (HNMT)
Durch das Histamin abbauende Enzym Histamin-N-Methyltransferase (HNMT) wird intrazelluläres Histamin in der Bronchialschleimhaut, der Leber, der Niere und im Zentralnervensystem abgebaut. Die Aktivität dieses Enzyms kann kurzfristig durch äußere Einflüsse wie Medikamente oder dauerhaft aus genetischen Gründen beeinträchtigt sein.
Ein Mangel an HNMT erklärt tendenziell andere Symptome und Krankheitsbilder als ein DAO-Mangel. Da die Histamin-N-Methyltransferase an der Regulation des konstant bestehenden intrazellulären Histamins beteiligt ist, verursachen Störungen in diesem Bereich eher chronische Formen und Beschwerdebilder der Histaminintoleranz.
Aufgrund der Beteiligung des Nervensystems stehen beim HNMT-Mangel Symptome wie innere Unruhe, Schlafstörungen, Antriebslosigkeit, Schwindel, Müdigkeit und Angstzustände im Vordergrund.
Praxisteil: Histaminfrei leben
Entstehung von Histamin in Speisen
Histamin entsteht im Rahmen von Gärungsprozessen aus der Aminosäure Histidin, die in fast allen Nahrungsmitteln in sehr unterschiedlicher Konzentration enthalten ist. Mittels Gärung (Fermentation) werden organische Stoffen durch Enzyme unter Beteiligung von Bakterien umgewandelt.
Bei Nahrungsmitteln wird mittels Fermentation also das gegebenenfalls enthaltene Histidin umgewandelt in Histamin. Dadurch steigt ihr Histamingehalt an, was letztlich zum Verderb eines Lebensmittels führt.
Dieser als Decarboxylierung bezeichnete Umwandlungsprozess findet bei allen Lebensmitteln statt, die durch Mikroorganismen entstehen oder reifen. Dazu zählen Milchprodukte wie Käse und Joghurt, Sauerkraut und alkoholische Getränke wie Wein und Bier sowie gesalzene oder geräucherte Wurstwaren wie Salami und roher Schinken. Aber auch Lebensmittel, die keinen mikrobiellen Reifungsprozess durchlaufen, können im Zuge ihrer Lagerung oder Alterung hohe Histaminwerte entwickeln. Voraussetzung ist dabei immer das Vorhandensein von Histidin.
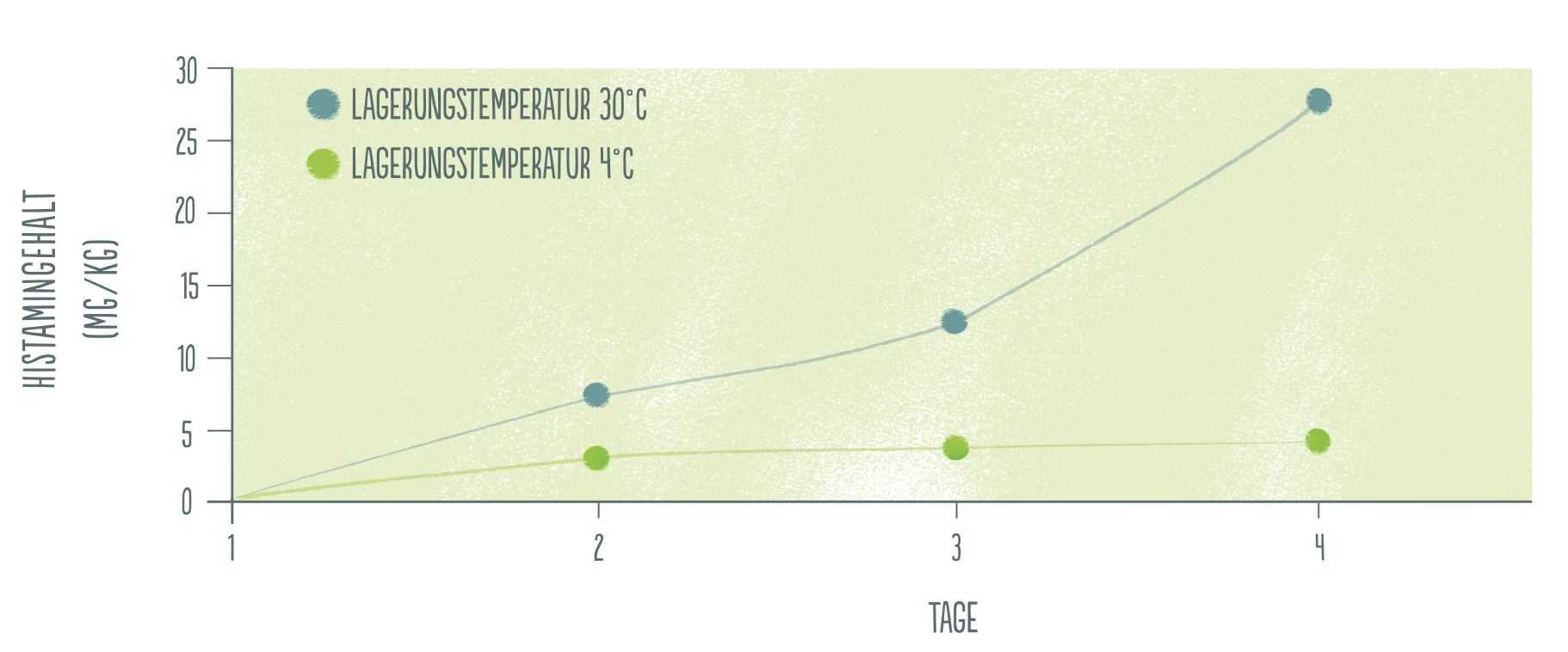
Abbildung: Vergleich der Histaminentwicklung in Fisch in Abhängigkeit zur Aufbewahrungstemperatur. Aus: Histaminintoleranz, Thilo Schleip, TRIAS Verlag 2020
Die Geschwindigkeit, mit der Histamin umgewandelt wird, hängt von mehreren Faktoren ab, in erster Linie von der Lagerungstemperatur, der Gegenwart von Mikroben (Bakterien, Viren, Pilze) sowie der Verfügbarkeit von Sauerstoff. Ungünstige hygienische Verhältnisse mit fehlender Kühlung und schlechter Verpackung begünstigen also den Verderb von Speisen. Je höher der Histidingehalt eines frischen Produktes ist, umso schneller kann sich ein bedenklich hoher Histamingehalt entwickeln. Deswegen gelten für Fisch und Meeresfrüchte, die ursprünglich besonders viel Histidin enthalten, besondere Lagerungs- und Hygienevorschriften. Werden sie nicht eingehalten, so kann sich schnell ein exorbitant hoher Histamingehalt entwickeln, der nach dem Verzehr die als „Fischvergiftung“ bezeichnete Histaminvergiftung hervorruft.
Der Histamingehalt dient auch als Indikator für die Frische von industriell verarbeiteten oder gelagerten Speisen und Getränken. Daher unternimmt die Lebensmittelindustrie erhebliche Anstrengungen, um die Entstehung von Histamin zu verlangsamen und so die Haltbarkeit zu verlängern. Der Histamingehalt lässt sich nachträglich durch keine Verarbeitungsmethode senken.
Histamin ist also keine Art „Zusatzstoff“, der einem Lebensmittel beigefügt wird. Histamin ist geschmacks- und geruchsneutral, lässt sich aber mittels aufwendiger Verfahren messtechnisch bestimmen.
 Übrigens sind ökologisch hergestellte Lebensmittel nicht unbedingt von Vorteil, wenn es um den Histamingehalt geht. Denn kontrollierte Hygienebedingungen, eine ununterbrochene Kühlkette und sauerstoffarme Vakuumverpackungen sprechen eher für die moderne Industrieproduktion. Auch die in Großbetrieben verwendeten Reinzuchthefen und -bakterien verlangsamen den mikrobiellen Verderb und damit die Entstehung von Histamin.
Übrigens sind ökologisch hergestellte Lebensmittel nicht unbedingt von Vorteil, wenn es um den Histamingehalt geht. Denn kontrollierte Hygienebedingungen, eine ununterbrochene Kühlkette und sauerstoffarme Vakuumverpackungen sprechen eher für die moderne Industrieproduktion. Auch die in Großbetrieben verwendeten Reinzuchthefen und -bakterien verlangsamen den mikrobiellen Verderb und damit die Entstehung von Histamin.
Milde Temperaturen erleichtern den Mikroorganismen ihre Arbeit beim Abbau von Histidin, daher sind besonders Speisen gefährdet, die im Rahmen ihrer Aufbewahrung nicht ausreichend oder nicht dauerhaft gekühlt werden.
Die Histaminbildung hängt von vielen Bedingungen ab, auf die zum Teil kein Einfluss genommen werden kann (z. B. Keim- oder Histidingehalt des Ausgangsprodukts). Daher können Lebensmittel der gleichen Marke und Sorte, ja sogar aus der gleichen Produktion recht unterschiedliche Histaminwerte aufweisen. Da sich der Histamingehalt auch in der Kühltheke des Supermarktes und im heimischen Kühl- oder Küchenschrank noch weiter entwickelt, ist es nicht möglich, diesen Wert auf dem Etikett anzugeben. Histaminsensitive Verbraucher sind also gezwungen, sich eigenverantwortlich über die voraussichtliche Verträglichkeit zu informieren und ihren Speiseplan entsprechend zu gestalten.
Einflussfaktoren für die Entstehung von Histamin in Lebensmitteln
- Histidingehalt im Ausgangsprodukt
- Gegenwart von Bakterien, Viren, Pilzen
- Erfordernis eines Reifungsprozesses und Reifungsdauer (z. B. Salami, Joghurt, Rohwürste, Käse)
- Verfügbarkeit von Sauerstoff (Vakkumverpackung)
- Lagerungstemperatur (Kühlware, Tiefkühlware, keine Kühlung)
- Jahreszeit-abhängige Lagertemperatur ungekühlter Ware (Sommer/Winter)
- Unterbrechung der Kühlkette (Transport, Einkauf)
- Lebensmittelhygiene bei Herstellung und Lagerung
- Lagerungsdauer bis zum Verzehr
- Verwendung von Reinzuchthefen
Küchenresistenz von Histamin
Durch das Erhitzen von Lebensmitteln werden eine Vielzahl potentiell enthaltener Bakterien, Pilze und Viren abgetötet mit Ausnahme derer, die auch bei hohen Temperaturen überlebensfähig sind oder Sporen bilden. Abkochen und Erhitzen ist dennoch die zuverlässigste Methode, gesundheitliche Gefahren durch Speisen und Getränken zu vermeiden.
Leider ändert das Erhitzen von Lebensmitteln nichts an deren Histamingehalt. Im Gegenteil: Wurden Speisen einmal erhitzt, so schreitet ihr Verderb durch raschen Anstieg des Histaminpegels umso schneller voran. Sie sollten daher zügig verzehrt oder stark gekühlt, insbesondere aber nicht ein weiteres mal aufgewärmt werden.
Histamin ist eine thermostabile Substanz, die durch Hitze nicht abgebaut wird. Allerdings kann die Decarboxylierung von Histidin zu Histamin durch Kühlung verlangsamt werden. Aus diesem Grund ist zügiges Einfrieren nach Ernte oder Weiterverarbeitung ein probates Mittel, um die Entwicklung von Histamin zu verlangsamen bzw. zu stoppen. Bereits gebildete biogene Amine werden dadurch aber nicht beeinflusst.
Leicht verderbliche Speisen wie Hackfleisch oder Fisch sollten auch niemals wieder aufgewärmt verzehrte werden, da während der Lagerung nach dem ersten Erhitzen bereits der Histaminwert rapide ansteigt und die Speise nach dem zweiten Erhitzen nicht mehr zum Verzehrt geeignet ist. Auch langsam garende Gerichte wie Schmorbraten, Gulasch oder Pulled Pork sind aufgrund der langen Zubereitungszeit bei Histaminintoleranz nicht zu empfehlen. Generell sollten tierische Lebensmittel nicht länger als 20 Minuten erhitzt werden, um kritische Histamingehalte zu vermeiden.
Und weder durch Braten, Kochen, Tiefkühlen oder eine andere küchentechnische Methode kann bereits gebildetes Histamin wieder abgebaut werden.
Fleisch und Wurstwaren bei Histaminintoleranz
Frischfleisch ist normalerweise nahezu histaminfrei (mit Ausnahme von Leber). Da zwischen Schlachtung und Verzehr aber eine gewisse Zeit vergeht, erhöht sich der Histaminwert kontinuierlich. Wie zügig der Verderb voranschreitet, hängt dabei unter anderem von Faktoren wie Lagerungstemperatur und Hygiene ab. Extrem hohe und für histaminintolerante Personen nicht mehr tolerierbare Mengen entstehen in getrockneten, geräucherten und gepökelten Wurstwaren wie Edelsalami und Serranoschinken. Neben der langen Reifezeit sind zusätzlich auch die an der Aromabildung beteiligten Mikroorganismen verantwortlich für die Histaminbildung.
Zwischen Schlachtung und Verzehr eines Fleischproduktes können Tage, Monate oder sogar Jahre (Vollkonserven) vergehen. Bei Histaminintoleranz sollte stets nur auf Frischware aus Kühltheke (Lagerzeit erfragen!) oder Tiefkühltheke zugegriffen werden.
Je feiner ein Fleischprodukt weiterverarbeitet wird, umso größer ist seine Kontaktfläche zur sauerstoffhaltigen Luft. Daher sind Hackfleischspeisen einem besonders raschen Verderb ausgesetzt. Frikadellen aus der Kantine sind daher ebenso zu meiden wie mit Hackfleisch gefüllte Tortellini aus dem Kühlregal. Auch Mett und Bratwurst sollten bei HIT tabu sein. Menschen mit Histaminintoleranz sollten Hackfleischspeisen bei Bedarf nur selber in der heimischen Küche frisch herstellen und direkt verzehren.
 Der Metzger kann stets Auskunft über die Frische der Ware geben. Gegebenenfalls kann man mit Verweis auf seine Ernährungsanforderungen auch besonders frische Ware erfragen.
Der Metzger kann stets Auskunft über die Frische der Ware geben. Gegebenenfalls kann man mit Verweis auf seine Ernährungsanforderungen auch besonders frische Ware erfragen.
Je höher die Verarbeitungsstufe, umso größer ist die Gefahr einer Histaminkontamination. Daher sollte man auf möglichst wenig verarbeitete Fleisch- und Wurstwaren zurückgreifen. Putenschinken-Scheiben „Natur“ sind also beispielsweise einer Fleischwurst vorzuziehen. Da Histamin auch in der Leber abgebaut wird, ist dieses Organ besonders stark mit Histamin belastet. Leberfleisch und Leberwurst sind daher bei HIT tabu.
Tiefkühlware ist – mit Ausnahme von Formfleisch – bei sorgfältiger Verarbeitung am unbedenklichsten. Kühlware ist, wenn die Haltbarkeit nicht auf Monate angesetzt ist, ebenfalls tolerierbar. Ungekühlte Konserven mit Fleischbestandteilen (Wiener Würstchen im Glas, Fertiggerichte…) sollten bei Histaminintoleranz unbedingt gemieden werden.
Auf einen Blick: Fleisch und Wurstwaren bei Histaminintoleranz
- Bevorzugen Sie frische und tiefgekühlte Ware
- Fleisch und Wurstwaren nur kurz und gekühlt lagern
- Konserven mit tierischen Bestandteilen meiden
- Beim Metzger nach der Frische der Ware fragen
- Geöffnete Verpackungen stets luftdicht verschließen und zügig aufbrauchen
- Geräucherte, gepökelte und getrocknete Wurstwaren sind tabu
- Hackfleisch selber herstellen und direkt verzehren
- Fleischwaren nicht wieder zum Verzehr aufwärmen
- Kühlkette zwischen Einkauf, Lagerung und Verzehr sicherstellen
- Leberfleisch und –wurst meiden
| Lebensmittel | mg Histamin/kg |
| Bratwurst, 5 Tage alt | 6 |
| Bratwurst, frisch | < 1 |
| Cervelatwurst | < 10 – 100 |
| Fleischsalat | 9 – 310 |
| Hackfleisch, 3. Tag | 8 |
| Hackfleisch, frisch | < 1 |
| Hühnerfleisch, frisch | < 1 |
| Mettwurst, 1. Woche | < 1 |
| Mettwurst, 2. Woche | 1 – 10 |
| Mettwurst, 3.-4. Woche | 1 – 80 |
| Rindfleisch, frisch | < 2,5 |
| Rinderleber | 65 |
| Salamiwurst | 1 – 450 |
| Schweineleber | 225 |
| Westfälischer Schinken | 6,6 |
Ermittelte Werte. Auszugsweise aus: Histaminintoleranz, Thilo Schleip, TRIAS Verlag 2020
Fisch und Meeresfrüchte
Fangfrischer Fisch ist histaminarm, weist aber einen hohen Gehalt an Histidin auf. Daher neigt er unter ungünstigen Bedingungen zu raschem mikrobiellen Verderb. Dies gilt besonders für Fischsorten aus warmen Gewässern, zu denen auch Thunfisch zählt. Beim Fischfang ist eine unmittelbare Kühlung, optimalerweise bereits an Bord des Trawlers, wichtige Voraussetzung für eine geringe Histaminentwicklung. Nicht bei allen Sorten und Anbietern kann dies garantiert werden.
Getrockneter, in Salz eingelegter oder marinierter Fisch kann extrem hohe Histamingehalte entwickeln. Auch Fischkonserven sind für Histaminintolerante Personen nicht zu empfehlen. Für Meeresfrüchte gelten die gleichen Vorsichtsmaßnahmen wie bei Fisch. Hinzu kommt jedoch, dass einige Meeresfrüchte im Verdacht stehen, Histaminliberatoren zu sein.
Eine Fischvergiftung ist in vielen Fällen übrigens nichts anderes als eine Histaminvergiftung. Diese kann insbesondere bei älteren und vorerkrankten Personen lebensgefährlich sein. Eine histaminbedingte Fischvergiftung ist im Prinzip die gleiche Art von Intoxikation, die Histaminintolerante tagtäglich erleiden. Sie fällt lediglich noch stärker aus und betrifft auch Personen, die per Definition nicht unter Histaminintoleranz leiden.
Auf einen Blick: Fisch und Meeresfrüchte bei Histaminintoleranz
- Beim Einkauf unbedingt auf Frische achten
- Sorten aus kalten Gewässern bevorzugen
- Kühlkette niemals unterbrechen
- Auf sorgfältige, sauerstoffarme Verpackung achten
- Tiefkühlware ist sicherer als Kühlware
- Meiden Sie geräucherte, gesalzene und marinierte Fischsorten.
- Fischkonserven konsequent meiden
- Nur in vertrauenswürdigen Restaurants Fisch und Meeresfrüchte speisen
| Lebensmittel | mg Histamin/kg |
| Sardellen (Konserve) | 34,5 – 176 |
| Anchovis (Konserve) | 1250 |
| Anchovis (frisch) | 44 |
| Fischmarinade | 2400 |
| Fischstäbchen (tiefgekühlt) | < 0,1 |
| Forelle | 333 |
| Hering frisch | 350 |
| Hering in Tomatensauce (Konserve) | 500 – 3000 |
| Heringsalat | 500 – 1430 |
| Krabbenpastete | 8 |
| Makrelen geräuchert | 80 – 576 |
| Matjes | < 0,1 – 10 |
| Rollmops | 7,7 – 80 |
| Sardinen (Konserve) | 110 – 1500 |
| Thunfisch (Konserve) | < 0,1 – 13000 |
Ermittelte Werte. Auszugsweise aus: Histaminintoleranz, Thilo Schleip, TRIAS Verlag 2020
Milch und Milchprodukte bei HIT
Milch und alle daraus hergestellten Lebensmittel besitzen aufgrund ihres Proteingehaltes auch gewisse Mengen Histidin, die im Zuge der Verarbeitung oder Reifung zu Histamin abgebaut werden. Aus diesem Grund ist frische Milch, insbesondere Rohmilch, zunächst einmal histaminarm. Dies kann sich aber schnell ändern, weshalb bei Milchprodukten generell Vorsicht geboten ist. Doch dazu später mehr.
Lang reifende Käsesorten entwickeln einen teils extrem hohen Histamingehalt. Je länger die Reifung eines Milchprodukts in Anspruch nimmt, umso höher ist sein Gehalt an biogenen Aminen wie Histamin. Daher sind Käsesorten wie Emmentaler, Parmesan oder alter Gouda besonders schlecht verträglich bei Histaminintoleranz. Die Anwesenheit weiterer biogener Amine schränkt die ihre Verträglichkeit für Menschen mit HIT weiter ein. Der Histamingehalt einzelner Käsesorten kann erheblich unterschiedlich ausfallen.
An die produktionsbedingte Reifung schließt sich zudem eine Überreifung an, die sich der Kontrolle der Anbieter entzieht. Sie ist abhängig von Lagerung, Transport und Kühlkette und nimmt auf den Histamingehalt zum Zeitpunkt des Verzehrs zusätzlich Einfluss.
 Milch, laktosefreie Milch und Rohmilch
Milch, laktosefreie Milch und Rohmilch
Homogenisierte, ultrahocherhitzte und pasteurisierte Frischmilch besitzt den geringsten Histamingehalt aller im Handel erhältlichen Milchprodukte. Anders sieht es aus bei Rohmilch: Da die darin enthaltenen Mikroben nicht durch Erhitzen inaktiviert werden, kann sich in kurzer Zeit ein bedenklicher Histaminwert entwickeln.
Rohmilch und alle daraus hergestellten Produkte sind bei Histaminintoleranz nicht zu empfehlen. Laktosefreie Milch wird vor dem Erhitzen oder Pasteurisieren zunächst mit Lactaseenzymen versetzt und ruht dann eine Weile, bevor der nächste Produktionsschritt vollzogen wird. Es könnten daher leicht höhere Histaminwerte auftreten. Allerdings wird von laktosefreier Milch im Allgemeinen eine gute Verträglichkeit berichtet.
Käsesorten
Frischkäsesorten sollten im Allgemeinen gut verträglich sein. Das gleiche gilt für Butterkäse, Mozarella und jungen Gouda. Je länger die Reifezeit des Käses, umso höher ist stets der Histamingehalt. Laut einer Studie wird Käse bei gleichem Histamingehalt besser vertragen als Fisch. Dies könnte am Fettgehalt und der damit längeren Verweildauer im Magen-Darmtrakt liegen. Dennoch verfügen lang gereifte Käsesorten über einen hohen, bei Histaminintoleranz schlecht verträglichen Histamingehalt und sind zum Verzehr nicht zu empfehlen. Im Zweifel ist hier für Betroffene aber individuelles Austesten angesagt.
Der Verzehr von Schimmelkäse ist angesichts der Mikrobenflora nicht zu empfehlen, da hohe Histaminwerte zu erwarten sind. Auch bei gleichen Sorten unterschiedlicher Hersteller oder Chargen können die Histamingehalte erheblich unterschiedlich ausfallen. Dennoch geben Alter und Zubereitungsart im Allgemeinen genügend Hinweise auf den zu erwartenden Histamingehalt.
Tipp: Junge Käsesorten besitzen nicht so einen intensiven Geschmack wie gereifte Sorten. Daher sollte der Käse kurz vor dem Verzehr auf Zimmertemperatur gebracht werden, um sein volles Aroma entfalten zu können.
Sauermilchprodukte und Joghurt
Aufgrund der Milchsäuregärung muss bei Joghurt, Quark, Sauermilch und Sauerrahm mit höheren Histaminwerten gerechnet werden. Bei diesen Sorten ist, speziell bei „Leibspeisen“, individuelles Austesten angesagt. Dies gilt übrigens auch für die angedachte Verzehrmenge.
Auf einen Blick: Milchprodukte bei Histaminintoleranz
- Frischmilch und daraus hergestellte Produkte sind gut verträglich
- Meiden Sie alle Käsesorten mit einer langen Reifezeit
- Rohmilch und daraus hergestellte Produkte sind tabu bei HIT
- Verzichten Sie auf Milchprodukte mit Zusatzstoffen wie Verdickungsmitteln
- Kurz gereifte Käsesorten wie Butterkäse oder junger Gouda haben einen geringen Histamingehalt
- Frischkäse und Mozarella sind gut verträglich
- Kurze Aufbewahrungszeiten beachten
- Milchprodukte nach dem Öffnen rasch verzehren
- Verpackungen luftdicht verschließen
- Laktosefreie Milchprodukte sind nur geringfügig mehr belastet
| Lebensmittel | mg Histamin/kg |
| Brie | < 10 – 600 |
| Butterkäse | < 10 |
| Buttermilch | 2,3 |
| Camembert | < 10 – 600 |
| Cheddarkäse | < 10 – 1300 |
| Edamer Käse | < 10 – 500 |
| Emmentaler Käse | < 10 – 2500 |
| Gouda Käse | < 10 – 900 |
| Harzer Käse | 390 |
| Joghurt | 2,1 |
| Kondensmilch | 1,2 |
| Milchpulver | 0,4 |
| Mozzarella | 1,6 – 50 |
| Parmesankäse | < 10 – 580 |
| Quark | 0,1 – 3 |
| Rohmilch, frisch | 0,1 – 1 |
| Sahne | 2,1 |
| Schafkäse | 0,4 – 60,7 |
| Schimmelkäse | < 10 – 79 |
| Tilsiter Käse | < 10 – 60 |
| Vollmilch, pasteurisiert | 0,3 – 3,1 |
Ermittelte Werte. Auszugsweise aus: Histaminintoleranz, Thilo Schleip, TRIAS Verlag 2020
 Gemüse und Obst bei Histaminintoleranz
Gemüse und Obst bei Histaminintoleranz
Auch bei pflanzlichen Lebensmitteln gibt es einiges zu beachten. Es gibt Sorten, die natürlicherweise histaminhaltig sind. Außerdem gibt es unter den Obst- und Gemüsesorten sowie bei Pilzen und Nüssen einige, die im Verdacht stehen, Histaminliberatoren zu sein. Durch den Verzehr dieser Sorten wird das in den Körperzellen gebundene Histamin freigesetzt und verursacht das typische Beschwerdebild einer Pseudoallergie.
- Besonders reich an Histamin sind mikrobiell vergorene Obst- und Gemüsesorten wie das Sauerkraut. Auch Wein verdankt seinen Histamingehalt diesem Reifeprozess.
- Tomate, Spinat, Aubergine und Avocado sind ebenfalls reich an Histamin. Sauerkraut und Avocado besitzen außerdem einen hohen Gehalt an anderen biogenen Aminen, die mit Histamin um die Diaminoxidase konkurrieren und ihre Verträglichkeit damit weiter einschränkt.
- Zu den histaminliberierenden Sorten zählen Tomate, Erdbeeren, Ananas, Zitrusfrüchte, Kiwis und Nüsse wie auch Bananen, Himbeeren, Walnüsse, Ananas, Pflaumen, Papayas und Grapefruit.
- In Marinade eingelegte Sorten wie Essiggurken sind nicht zu empfehlen: Die Gurke ist zwar unbedenklich, der Essig aber nicht.
- Alle aus Sojabohnen hergestellten Produkte wie Sojamilch und Tofu enthalten wenig Histamin, aber viele andere biogene Amine. Aus diesem Grund sind auch vegane Fleischersatzprodukte bei Histaminintoleranz nicht geeignet.
- Über den Histamingehalt von Pilzen gibt es nur wenige Erkenntnisse, außer dass in Steinpilzen und Morcheln Histamin und Tyramin gemessen wurde.
| Lebensmittel | mg Histamin/kg |
| Auberginen | 26 |
| Avocado | 23 |
| Sauerkraut | 60 – 200 |
| Spinat | 2 – 38 |
| Tomaten | 11 – 22 |
| Tomatenketchup | 119 |
Auszugsweise aus: Histaminintoleranz, Thilo Schleip, TRIAS Verlag 2020
Welche Getränke eignen sich bei Histaminintoleranz?
Abgesehen von Mineralwasser sind nahezu alle Teesorten bei Histamin-Unverträglichkeit geeignet. Ausnahmen sind lediglich Schwarzer Tee, Grüner Tee und Mate Tee, die aufgrund ihres Teeingehaltes (identisch mit Koffein) als Histaminliberatoren fungieren könnten. Betroffenen wird empfohlen, am Morgen eine Thermoskanne mit Früchte- oder Kräutertee zu füllen und diese über den Tag zu verbrauchen.
- Fruchtsäfte wie Trauben- oder Apfelsaft eignen sich, je nach Ausgangsprodukt, als Durststiller bei Histaminintoleranz. Aus Zitrusfrüchten oder bekannten, histaminhaltigen oder histaminliberierenden Früchten gepresste Sorten wie Orangensaft oder Ananassaft sollten gemieden werden.
- Auch bei Gemüsesäften ist das Ausgangsprodukt ausschlaggebend für die Verträglichkeit. Besonders schlecht schneidet hier der Tomatensaft ab, der für Betroffene mit HIT tabu sein sollte.
- Cola- und Limonadengetränke sind gut verträglich, solange sie kein Koffein enthalten oder wenn sie trotz ihres Koffeingehalts vom Betroffenen individuell getestet und für verträglich befunden wurden. Allerdings könnten enthaltene Zusatzstoffe histaminliberierende Eigenschaften besitzen.
- Kakaogetränke enthalten neben Histamin um die DAO konkurrierende biogene Amine in großer Menge. Sie sollten daher gemieden oder nur in Ausnahmefällen in kleiner Menge genossen werden.
Alkohol ist einer der häufigsten Gründe für histaminbedingte Beschwerden. Aus diesem Grund sind alkoholische Getränke prinzipiell nicht zu empfehlen. Besonders problematisch ist es, wenn ein Getränk neben Alkohol auch Histamin und andere biogene Amine enthält. Wer dennoch vereinzelt Alkoholika genießen möchte, sollte sich mit ihren Spezifikationen näher auseinandersetzen.
Der Histamingehalt von Rot- und Weißwein
Rotwein gilt als das am schlechtesten verträgliche, alkoholische Getränk bei Histaminintoleranz. Besonders ältere Jahrgänge können sich zu wahren Histaminbomben entwickeln, die selbst gesunde Personen pseudoallergisch reagieren lassen. Trockene Weißweinsorten sind im Vergleich dazu relativ histaminarm und werden von vielen Betroffenen in kleinen Mengen gut toleriert. Innerhalb einzelner Sorten und Jahrgänge gibt es übrigens erhebliche Unterschiede im Histamingehalt. Das macht eine Aussage zur Verträglichkeit einer bestimmten Sorte noch schwieriger.
Eine Faustregel besagt, dass Rotwein schlechter verträglich ist als Weißwein und dass Weine aus südlichen, warmen Gefilden histaminreicher sind als die Sorten aus kühlen Anbaugebieten. Die gleichen Empfehlungen gelten übrigens für Sekt und Champagner, wo auch teure, reife und süße Sorten exorbitant hohe Histaminwerte aufweisen können.
Der Histamingehalt einzelner Biersorten
Beim Bier unterscheidet man zwischen ober- und untergärige Sorten. Obergärige Sorten enthalten im Gegensatz zu untergärigen teils erhebliche Mengen an Hefe und werden nach Berichten von Betroffenen schlecht vertragen. Hefe steht im Verdacht, Histamin zu entwickeln. Daher sind untergärige Sorten wie Pils, Export und Bockbier meist besser verträglich als Weizenbier, Kölsch oder Alt. Übrigens: Auch alkoholfreie Biersorten enthalten Histamin. Bei ihnen entfallen aber die alkoholbedingten Wirkungen bzw. Nebenwirkungen.
Spirituosen bei Histaminintoleranz
Klare, hochprozentige Spirituosen wie Gin und Wodka werden selten als Auslöser von Beschwerden benannt. Zwar ist ihr Alkoholgehalt hoch, die Trinkmenge jedoch sehr klein. Dies könnte zumindest den histaminbedingten Anteil an Symptomen nach dem Genuss verringern. Vorsicht ist jedoch vor süßen und trüben Spirituosen und Kräuterbittern angebracht. Als besonders schlecht verträglich bei Histaminintoleranz gelten auch Weinbrand und Rum.
Alle alkoholischen Getränke werden auf vollen Magen, also nach einer Mahlzeit besser vertragen als auf leeren Magen. Die Mahlzeit sollte außerdem arm an Histamin und biogenen Aminen sein, da Alkohol deren Wirkung noch potenzieren würde.
Weitere Histaminbomben und –liberatoren
Hefe und Hefeextrakt
Einige HIT-Betroffene machen die Erfahrung, dass sie Brote oder Backwaren aus Hefeteig schlecht vertragen. Hefe steht im Verdacht, die Histaminentstehung zu fördern. Allerdings wird dies von der Versuchsanstalt der Hefeindustrie bestritten, da spezielle Hefestämme und kontaminationsarme ihrer Aussage nach dazu beitragen, die Sekundärbildung von Histamin zu minimieren. Aber auch bakterielle Verunreinigungen können durch Umwandlung von Histidin in Histamin zum Verderb der Hefe führen. Getreideprodukte sollten von Betroffenen auf ihre Verträglichkeit hin zumindest sorgfältig ausgetestet werden.
Geschmacksverstärker Glutamat
Glutamat, oder auch Mononatriumglutamat, wird in asiatischen Gerichten, Gewürzmischungen und Fertigspeisen wie Tütensuppen und Saucen verwendet. Glutamat ist ein Diaminoxidase-Hemmer, es verringert also die Aktivität der DAO.
Die als Chinarestaurant-Syndrom bekannte Reaktion auf den Genuss von glutamathaltigen Speisen und Getränken ist daher meist – wenn keine echte Unverträglichkeit gegenüber Glutamat vorliegt – eine Pseudoallergie auf Histamin.
Die E-Nummern 620-625 auf der Zutatenliste eines Lebensmittels weisen auf einen Glutamatzusatz hin. Auch Sojasaucen, Roquefort Käse, Parmesan und Tomatensaft enthalten besonders viel Glutamat.
Kantinenessen und Imbissbuden
Neben einer Vielzahl von Zusatzstoffen besitzen Speisen aus Großküchen, Kantinen und Imbissbuden vielfach auch hohe Histaminwerte. Durch lange, warme Lagerung vom Zeitpunkt der Zubereitung an entwickeln sich bedenklich hohe Histaminwerte. Dies gilt umso mehr bei verantwortungslosem Umgang mit den Rohstoffen, der besonders bei Imbissbuden immer wieder vorgefunden wird.
Sind Hackfleischgerichte wie Bolognese, Brat- und Currywurst, Gyros- und Dönerfleisch oder Fisch aus Konserven (z. B. bei Pizza Tonno) im Spiel, so besteht die Gefahr einer massiven Histaminüberfrachtung der dargebotenen Speisen.
Pseudoallergene Auslöser
Pseudoallergene sind nicht-allergene Stoffe, die Histamin aus den Mastzellen freisetzen können. Hierzu zählen Farbstoffe, Konservierungsstoffe, Emulgatoren, Antioxidanzien, Verdickungsmittel und Geschmacksverstärker. Sie fungieren als Histaminliberatoren und müssen bei Histaminintoleranz weitestgehend gemieden werden. Nur durch die Verwendung frischer, unverarbeiteter Zutaten in der heimischen Küche lässt sich der Verzehr pseudoallergener Stoffe zuverlässig vermeiden. Fertigzutaten und Fertiggerichte aller Art sind bei Histaminintoleranz nicht zu empfehlen.
Was hilft noch bei Histaminintoleranz?
Arzneimittel und Nährstoffversorgung
Da histaminbedingte Beschwerden in erster Linie ernährungsbedingt sind, stellt eine histaminarme und nährstoffreiche Kost den Hauptpfeiler in der Therapie dar. Medikamentöse Maßnahmen können eine Ernährungstherapie nicht ersetzen, aber je nach Beschwerdebild sind Therapieversuche angezeigt. Auf eine hinreichende Nährstoffversorgung sollte in jedem Fall geachtet werden.
Folgende Wirk- und Nährstoffkategorien stehen zur Verfügung:
- Antihistaminika
- Mastzellstabilisatoren
- Histamin-Abbauförderer (Gegenspieler v. Histamin)
- DAO-Kofaktoren
Antihistaminika bei Histaminintoleranz
Es gibt vier Antihistaminika (H1 – H4), die spezifisch Histamin-Rezeptoren blockieren, so dass Histamin an diese Bindungsstellen nicht mehr andocken kann. Die auch als Histamin-Rezeptorblocker oder Histamin-Rezeptor-Antagonisten bezeichneten Antihistaminika hemmen also vorübergehend die Wirkung von Histamin, ohne aber den Histaminspiegel zu senken. Prinzipiell können nur wenige der histaminbedingten Beschwerden durch Antihistaminika beeinflusst werden.
 Symptome wie Flush, asthmatische Beschwerden oder rinnende Nase können durch H1-Antihistaminika aber im Einzelfall gelindert werden. Spielen säurebedingte Magenprobleme eine Rolle, so sind auch H2-Antihistaminika eine gute Wahl. H3- und H4-Antihistaminika sind mittlerweile bei Histaminintoleranz nicht mehr zu empfehlen. Auf die meisten Verdauungsbeschwerden nehmen Antihistaminika keinen Einfluss.
Symptome wie Flush, asthmatische Beschwerden oder rinnende Nase können durch H1-Antihistaminika aber im Einzelfall gelindert werden. Spielen säurebedingte Magenprobleme eine Rolle, so sind auch H2-Antihistaminika eine gute Wahl. H3- und H4-Antihistaminika sind mittlerweile bei Histaminintoleranz nicht mehr zu empfehlen. Auf die meisten Verdauungsbeschwerden nehmen Antihistaminika keinen Einfluss.
Als unerwünschte Nebenwirkung hemmen vereinzelte Antihistaminika zwar histaminabbauende Enzyme wie die HNMT (z. B. Dephenhydramin, Hydroxyzin), was deren Wirkung an anderer Stelle wieder aufheben könnte. Allerdings scheint die gewünschte Wirkung, also die Blockade der Rezeptoren, deutlich zu überwiegen. Einige Antihistaminika sind rezeptfrei erhältlich, weshalb sie aber keineswegs nebenwirkungsfrei sind.
Bei allergieähnlichen Symptomen bietet sich ein Therapieversuch mit Antihistaminika unter ärztlicher Aufsicht an. Große Teile des Beschwerdebildes einer Histaminintoleranz lassen sich mit diesen Arzneimitteln aber nicht beeinflussen.
Mastzellstabilisatoren bei Histaminintoleranz
Als Mastzellstabilisatoren bezeichnet man eine Arzneimittelgruppe, die imstande ist, die Membran von Mastzellen zu stabilisieren und dadurch die Freisetzung des darin gespeicherten Histamins zu verhindern. Der bekannteste Wirkstoff dieser Medikamentengruppe heißt Cromoglicinsäure und ist ohne Rezept frei verkäuflich. Da Cromoglicinsäure nur lokal, bei Einnahme in Pulverform also innerhalb des Darms wirkt, treten keine Nebenwirkungen auf.
Cromoglicinsäure wird hauptsächlich zur Behandlung von echten Nahrungsmittelallergien oder bei Mastozytose (Anhäufung von Mastzellen in Hautgewebe) verordnet, kann aber auch bei histaminbedingten Darmbeschwerden als Therapeutikum gegeben werden. Über ihre Wirkung bei Histaminintoleranz liegen nur wenige Erfahrungswerte vor. Mastzellstabilisatoren haben vermutlich nur einen überschaubaren Einfluss auf das Beschwerdebild.
Bei schwerwiegenden Magen-Darmbeschwerden bietet sich ein Therapieversuch unter ärztlicher Aufsicht an. Cromoglicinsäure ist bei regelmäßiger Einnahme recht teuer und wird bei Histaminintoleranz nicht von Krankenkassen übernommen. Ihre volle Wirkung entfalten Mastzellstabilisatoren erst bei längerer Anwendungsdauer.
An der Universitätsklinik Erlangen untersuchte eine Arbeitsgruppe von Professor Dr. med. Martin Raithel, ob sich ein erhöhter Histaminspiegel bei Patienten mit Allergien und Infekten durch Infusion von Vitamin C beeinflussen lässt. Der bei Allergikern besonders hohe Histamin-Ausgangswert ließ sich in dieser Untersuchung nahezu halbieren. Selbst die Histaminspiegel der Patienten mit Infekten, die zu Beginn deutlich niedriger und teilweise sogar auf Normalniveau gemessen wurden, konnten durch Infusion mit Vitamin C durchschnittlich um rund ein Viertel gesenkt werden. Der Reduktionseffekt war in beiden Gruppen umso größer, je höher der Ausgangwert war.
In anderen Studien wurde bereits festgestellt, dass Patienten mit niedrigem Vitamin-C-Status häufig hohe Histaminwerte aufwiesen. Daraus schließt man auch, dass der oxidative Abbau von Histamin bei hohem Vitamin C Potential zügiger vonstatten geht. Umgekehrt führt ein dauerhaft hoher Histaminspiegel zu einem erhöhten Verbrauch von Vitamin C und damit auch zu erhöhtem Bedarf dieses Vitalstoffs.
Histaminintoleranten Personen wird auf Basis dieser Erkenntnisse empfohlen, durch Verzehr Vitamin C-reicher Lebensmittel und/oder Supplementation entsprechender Nahrungsergänzungsmittel jeden Tag eine ausreichende Versorgung mit diesem Nährstoff sicherzustellen und einen Mangel an Vitamin C unbedingt zu vermeiden.
Zink, Kupfer und Magnesium
Die Rolle der Kofaktoren der Diaminoxidase ist nicht vollständig geklärt, aber aus Studien liegen Erkenntnisse vor, die bestimmte Nährstoffe in den Fokus rücken. So wurden bspw. statistisch signifikante Zusammenhänge zwischen Histaminintoleranz und dem Vitamin-B6-Status festgestellt.
- Bei rund 80 % einer untersuchten Patientengruppe mit Histaminintoleranz wurde ein erniedrigter Vitamin B6-Status nachgewiesen. Dieser Mangel konnte durch mehrwöchige Substitution durch ein Nahrungsergänzungsmittel behoben werden, wodurch eine Besserung histaminbedingter Beschwerden erzielt wurde.
- Auch Kupfermangel kann einen DAO-Mangel ursächlich auslösen. Kupfer ist ein wesentlicher Kofaktor der Diaminoxidase und anderer Enzyme, für deren Funktion dieser Nährstoff essentiell ist. Histaminintolerante Personen sollten eine ausreichende Versorgung mit Kupfer jeden Tag sicherstellen.
- Zink und Magnesium zählen ebenfalls zu den Kofaktoren der DAO bzw. spielen eine Rolle beim Abbau des im Körper befindlichen Histamins. Zink reguliert außerdem die Kupferresorption im Darm. Zink wird auch als natürliches Antiallergikum bezeichnet. Es stabilisiert die Zellmembran und ist an der Funktion von rund 300 lebenswichtigen Enzymen beteiligt. Magnesium hemmt die Freisetzung von Histamin und induziert seinen chemischen Abbau. Ein Magnesiummangel erhöht die Allergiebereitschaft des Organismus.
Menschen mit Histaminintoleranz wird empfohlen, Zink und Magnesium mit Ihrer Ernährung und/oder mit Unterstützung einer Nahrungsergänzung täglich in ausreichender Menge zuzuführen sowie niedrige Zink-Magnesium-Spiegel und leere Speicher zu vermeiden.
Enzymersatztherapie
Das Enzym Diaminoxidase ist auch als Nahrungsergänzungsmittel käuflich erhältlich. Durch Einnahme von Kapseln mit einem Diaminoxidase-Extrakt aus Schweinenieren soll laut Anbieter ein Mangel an DAO im Dünndarm des Betroffenen ausgeglichen und die Verträglichkeit histaminreicher Speisen und Getränke verbessert werden. In der Praxis machen Betroffene mit diesem Verfahren aber gemischte Erfahrungen. Manche berichten von einer verbesserten Verträglichkeit histaminreicher Speisen, andere verspüren keinen Effekt.
Hierfür gibt es mehrere Erklärungen: Die Diaminoxidase ist ein sehr empfindliches Enzym. Wird es bereits im Magen aus der Kapsel freigesetzt, so wird es von der Magensäure sehr schnell inaktiviert und zersetzt. Es gelangt also nicht bis in den Dünndarm, wo es seine Wirkung entfalten kann. Zumindest ein Teil der berichteten Wirkung ließe sich somit eher auf einen Placeboeffekt zurückführen, der bei der Einnahme eines Medikaments stets zu verzeichnen ist. Auch lassen sich In-vitro Verfahren nicht 1:1 übertragen auf die physiologischen Voraussetzungen des Verdauungskanals.
In einer Studie aus dem Jahr 2020 zeigte das untersuchte DAO-Präparat überraschenderweise überhaupt keine DAO-Aktivität. Bei Anwendung gemäß Packungsanweisung betragen die Kosten bei täglicher Einnahme bis zu EUR 90,00 im Monat, die nicht von den Krankenkassen übernommen werden.
Bücher über die Histaminintoleranz
Gut leben bei Histaminintoleranz – so funktioniert`s!
Egal, ob Ratgeber, Kochbuch oder Einkaufsführer: Mit den Bestsellern aus dem TRIAS Verlag sind Sie bei Histaminintoleranz bestens beraten. Bitte informieren Sie sich hier über die Gesundheitsratgeber von Thilo Schleip, die als Pflichtlektüre und Standardwerke für Leser mit Histaminintoleranz gelten. Mehr dazu
Quellenangaben:
Kovacova-Hanuskova E, Buday T, Gavliakova S, Plevkova J. Histamine, histamine intoxication and intolerance. Allergol Immunopathol (Madr). 2015;43(5):498-506. doi:10.1016/j.aller.2015.05.001
Maintz L, Novak N. Histamine and histamine intolerance. Am J Clin Nutr. 2007;85(5):1185-1196. doi:10.1093/ajcn/85.5.1185
San Mauro Martin I, Brachero S, Garicano Vilar E. Histamine intolerance and dietary management: A complete review. Allergol Immunopathol (Madr). 2016;44(5):475-483. doi:10.1016/j.aller.2016.04.015
Schink M, Konturek PC, Tietz E, et al. Microbial patterns in patients with histamine intolerance. J Physiol Pharmacol. 2018;69(4):10.26402/jpp.2018.4.09. doi:10.26402/jpp.2018.4.09
Schnedl WJ, Lackner S, Enko D, Schenk M, Mangge H, Holasek SJ. Non-celiac gluten sensitivity: people without celiac disease avoiding gluten-is it due to histamine intolerance?. Inflamm Res. 2018;67(4):279-284. doi:10.1007/s00011-017-1117-4
Schwelberger HG. Histamine intolerance: a metabolic disease?. Inflamm Res. 2010;59 Suppl 2:S219-S221. doi:10.1007/s00011-009-0134-3
Manzotti G, Breda D, Di Gioacchino M, Burastero SE. Serum diamine oxidase activity in patients with histamine intolerance. Int J Immunopathol Pharmacol. 2016;29(1):105-111. doi:10.1177/0394632015617170
Siebenhaar F, Melde A, Magerl M, Zuberbier T, Church MK, Maurer M. Histamine intolerance in patients with chronic spontaneous urticaria. J Eur Acad Dermatol Venereol. 2016;30(10):1774-1777. doi:10.1111/jdv.13778
Schnedl WJ, Lackner S, Enko D, Schenk M, Holasek SJ, Mangge H. Evaluation of symptoms and symptom combinations in histamine intolerance. Intest Res. 2019;17(3):427-433. doi:10.5217/ir.2018.00152
Pinzer TC, Tietz E, Waldmann E, Schink M, Neurath MF, Zopf Y. Circadian profiling reveals higher histamine plasma levels and lower diamine oxidase serum activities in 24% of patients with suspected histamine intolerance compared to food allergy and controls. Allergy. 2018;73(4):949-957. doi:10.1111/all.13361
Hanusková E, Plevková J. Histamínová intolerancia [Histamine intolerance]. Cesk Fysiol. 2013;62(1):26-33.
Lackner S, Malcher V, Enko D, Mangge H, Holasek SJ, Schnedl WJ. Histamine-reduced diet and increase of serum diamine oxidase correlating to diet compliance in histamine intolerance. Eur J Clin Nutr. 2019;73(1):102-104. doi:10.1038/s41430-018-0260-5
Kohn JB. Is there a diet for histamine intolerance?. J Acad Nutr Diet. 2014;114(11):1860. doi:10.1016/j.jand.2014.09.009
Schnedl WJ, Schenk M, Lackner S, Enko D, Mangge H, Forster F. Diamine oxidase supplementation improves symptoms in patients with histamine intolerance. Food Sci Biotechnol. 2019;28(6):1779-1784. Published 2019 May 24. doi:10.1007/s10068-019-00627-3
Kleine-Tebbe J, Waßmann-Otto A, Mönnikes H. Nahrungsmittelallergien und andere -unverträglichkeiten : Bedeutung, Begriffe und Begrenzung [Food Allergy and Intolerance : Distinction, Definitions and Delimitation]. Bundesgesundheitsblatt Gesundheitsforschung Gesundheitsschutz. 2016;59(6):705-722. doi:10.1007/s00103-016-2356-1
Schmid-Grendelmeier P, Schnyder B. Medikamentenunverträglichkeit bei Histaminintoleranz und Mastozytose: «facts and fictions» [Drug hypersensitivity in patients with presumed histamine intolerance and mast cell activation disease]. Ther Umsch. 2019;75(1):38-42. doi:10.1024/0040-5930/a001058
Jarisch R. Histamine intolerance in chronic urticaria. J Eur Acad Dermatol Venereol. 2017;31(4):575. doi:10.1111/jdv.14219
Wüthrich B. Allergic and intolerance reactions to wine. Allergol Select. 2018;2(1):80-88. Published 2018 Sep 1. doi:10.5414/ALX01420E
Son JH, Chung BY, Kim HO, Park CW. A Histamine-Free Diet Is Helpful for Treatment of Adult Patients with Chronic Spontaneous Urticaria. Ann Dermatol. 2018;30(2):164-172. doi:10.5021/ad.2018.30.2.164
Tuck CJ, Biesiekierski JR, Schmid-Grendelmeier P, Pohl D. Food Intolerances. Nutrients. 2019;11(7):1684. Published 2019 Jul 22. doi:10.3390/nu11071684
Reese I. Histaminintoleranz – wirklich eine Unverträglichkeit im Sinne einer reproduzierbaren Gesundheitsstörung auf definierte Auslöser? [Histamine intolerance – are the criteria of an adverse reaction met?]. Bundesgesundheitsblatt Gesundheitsforschung Gesundheitsschutz. 2016;59(6):771-776. doi:10.1007/s00103-016-2349-0
Lugović-Mihić L, Seserko A, Duvancić T, Situm M, Mihić J. Intolerancija na histamin–koje su moguće posljedice na kozi? [Histamine intolerance–possible dermatologic sequences]. Acta Med Croatica. 2012;66(5):375-381.
Weidenhiller M, Layritz C, Hagel AF, Kuefner M, Zopf Y, Raithel M. Histaminintoleranz-Syndrom (HIS): Vielfalt der Mechanismen von physiologischer, pathophysiologischer und toxischer Wirkung und deren Unterscheidung [Histamine intolerance syndrome (HIS): plethora of physiological, pathophysiological and toxic mechanisms and their differentiation]. Z Gastroenterol. 2012;50(12):1302-1309. doi:10.1055/s-0032-1325487
Sánchez-Pérez S, Comas-Basté O, Rabell-González J, Veciana-Nogués MT, Latorre-Moratalla ML, Vidal-Carou MC. Biogenic Amines in Plant-Origin Foods: Are They Frequently Underestimated in Low-Histamine Diets?. Foods. 2018;7(12):205. Published 2018 Dec 14. doi:10.3390/foods7120205
Comas-Basté O, Latorre-Moratalla ML, Bernacchia R, Veciana-Nogués MT, Vidal-Carou MC. New approach for the diagnosis of histamine intolerance based on the determination of histamine and methylhistamine in urine. J Pharm Biomed Anal. 2017;145:379-385. doi:10.1016/j.jpba.2017.06.029
Kofler L, Ulmer H, Kofler H. Histamine 50-skin-prick test: a tool to diagnose histamine intolerance. ISRN Allergy. 2011;2011:353045. Published 2011 Feb 22. doi:10.5402/2011/353045
Böttcher I, Klimek L. Das Histaminintoleranzsyndrom. Seine Bedeutung für die HNO-Heilkunde [Histamine intolerance syndrome. Its significance for ENT medicine]. HNO. 2008;56(8):776-783. doi:10.1007/s00106-008-1793-z
Martin VT, Vij B. Diet and Headache: Part 1. Headache. 2016;56(9):1543-1552. doi:10.1111/head.12953
Cimolai N. Comparing histamine intolerance and non-clonal mast cell activation syndrome. Intest Res. 2020;18(1):134-135. doi:10.5217/ir.2019.0008
Reese I. Streitthema Histaminintoleranz : Gibt es tatsächlich Unverträglichkeitsreaktionen nach Aufnahme histaminhaltiger Nahrungsmittel? [Debating histamine intolerance: are adverse reactions to histamine-containing foods fact or fiction?]. Hautarzt. 2014;65(6):559-566. doi:10.1007/s00105-014-2815-2
Schnedl WJ, Queissner R. Migraines appear more likely to be caused by histamine than ethanol. Eur J Neurol. 2019;26(9):e79. doi:10.1111/ene.14003
Reese I. Nutrition therapy for adverse reactions to histamine in food and beverages. Allergol Select. 2018;2(1):56-61. Published 2018 Sep 1. doi:10.5414/ALX386
Schnedl WJ, Schenk M, Lackner S, Holasek SJ, Mangge H. β-thalassemia minor, carbohydrate malabsorption and histamine intolerance. J Community Hosp Intern Med Perspect. 2017;7(4):227-229. Published 2017 Sep 19. doi:10.1080/20009666.2017.1369378
Prester L. Seafood Allergy, Toxicity, and Intolerance: A Review. J Am Coll Nutr. 2016;35(3):271-283. doi:10.1080/07315724.2015.1014120
Rosell-Camps A, Zibetti S, Pérez-Esteban G, Vila-Vidal M, Ferrés-Ramis L, García-Teresa-García E. Histamine intolerance as a cause of chronic digestive complaints in pediatric patients. Rev Esp Enferm Dig. 2013;105(4):201-206. doi:10.4321/s1130-01082013000400004
Hoffmann KM, Gruber E, Deutschmann A, Jahnel J, Hauer AC. Histamine intolerance in children with chronic abdominal pain. Arch Dis Child. 2013;98(10):832-833. doi:10.1136/archdischild-2013-305024
Smolinska S, Jutel M, Crameri R, O’Mahony L. Histamine and gut mucosal immune regulation. Allergy. 2014;69(3):273-281. doi:10.1111/all.12330
Schmutz Helmut (Autor); Abbot, G.; Lieners C.; Mayer, I.; et.al; „Nahrungsmittelunverträglichkeit (Histamin Intoleranz)“, Sachbuch, Wien 2006Sattler, J; Hafner, D; Klotter, HJ; et.al; „Food-induced histaminosis under diamine oxidase (DAO) blockade in pigs: Further evidence of the key role of elevated plasma histamine levels as demonstrated by successful prophylaxis with antihistamines„; Agents and Actions; Volume 27, Numbers 1-2 / April 1989Maintz L, Yu C-F, Rodriguez E, et.al. „Association of single nucleotide polymorphisms in the diamine oxidase gene with diamine oxidase serum activities„, Allergy 2011
Velicky, K. Windsperger, K. Petroczi, S. Pils, B. Reiter, T. Weiss, S. Vondra, R. Ristl, S. Dekan, C. Fiala, D. E. Cantonwine, T. F. McElrath, B. Jilma, M. Knöfler, T. Boehm, J. Pollheimer: Pregnancy-associated diamine oxidase originates from extravillous trophoblasts and is decreased in early-onset preeclampsia. In: Scientific Reports. Band 8, Nr. 1, 20. April 2018, doi:10.1038/s41598-018-24652-0.
Jarisch R, Weyer D, Ehlert E, et al. Impact of oral vitamin C on histamine levels and seasickness. J Vestib Res. 2014;24(4):281-288. doi:10.3233/VES-140509
Jarisch R, Wantke F. Wine and headache. Int Arch Allergy Immunol. 1996;110(1):7-12. doi:10.1159/000237304
Konakovsky V, Focke M, Hoffmann-Sommergruber K, et al. Levels of histamine and other biogenic amines in high-quality red wines. Food Addit Contam Part A Chem Anal Control Expo Risk Assess. 2011;28(4):408-416. doi:10.1080/19440049.2010.551421
Wantke F, Götz M, Jarisch R. Die histaminfreie Diät [The histamine-free diet]. Hautarzt. 1993;44(8):512-516.
Litschauer-Poursadrollah M, El-Sayad S, Wantke F, Fellinger C, Jarisch R. Bauchschmerzen, Blähbauch, Diarrhoe: Fruktosemalabsorption, Laktoseintoleranz oder Reizdarmsyndrom? [Abdominal spasms, meteorism, diarrhea: fructose intolerance, lactose intolerance or IBS?]. Wien Med Wochenschr. 2012;162(23-24):506-512. doi:10.1007/s10354-012-0158-0
Wöhrl S, Hemmer W, Focke M, Rappersberger K, Jarisch R. Histamine intolerance-like symptoms in healthy volunteers after oral provocation with liquid histamine. Allergy Asthma Proc. 2004;25(5):305-311.
Lucas Kettner, Ines Seitl, Lutz Fischer: Evaluation of porcine diamine oxidase for the conversion of histamine in food‐relevant amounts. Journal of Food Science, Volume 85, Issue 3, March 2020, Pages 843-852
Aderele, W.I., et al., Plasma vitamin C (ascorbic acid) levels in asthmatic children. Afr J Med Med Sci, 1985. 14(3-4): p. 115-20.
Unal, M., et al., Serum levels of antioxidant vitamins, copper, zinc and magnesium in children with chronic rhinosinusitis. J Trace Elem Med Biol, 2004. 18(2): p. 189-92.
Chen, J.Y., et al., Plasma vitamin C is lower in postherpetic neuralgia patients andadministration of vitamin C reduces spontaneous pain but not brush-evoked pain. Clin J Pain, 2009. 25(7): p. 562-9.
Bildnachweis: Grafikbüro Schaaf, Germersheim
Aktuelle Beiträge über Histaminintoleranz
Was ist HNMT und welche Rolle spielt es im Histaminstoffwechsel?
Ein zentrales Enzym im Histaminabbau: Histamin-N-Methyltransferase HNMT (Histamin-N-Methyltransferase) ist ein Enzym, das Histamin im Körper abbaut, indem es den Stoff chemisch verändert und dadurch inaktiviert. Wenn dieses System weniger effizient arbeitet, kann Histamin länger wirksam bleiben und Beschwerden verstärken. Dennoch entsteht eine Problematik Mehr lesen!
Warum eine unbehandelte Histaminbelastung langfristig problematisch werden kann
Was passiert im Körper, wenn eine Histaminintoleranz unbeachtet bleibt? Eine Histaminintoleranz entsteht, wenn der Körper Histamin nicht ausreichend abbauen kann oder übermäßig freisetzt. Bleibt diese Problematik unbeachtet, können sich Beschwerden verstärken, verändern oder chronisch werden. Viele Betroffene erleben zunächst unspezifische Symptome, die sich Mehr lesen!
Welche Bedeutung hat Magnesium bei Histaminintoleranz?
Wichtige Funktionen von Magnesium im Körper Magnesium ist ein essentielles Mineral, das für zahlreiche Körperfunktionen unverzichtbar ist. Es unterstützt die Muskel- und Nervenfunktion, fördert die Energieproduktion, ist an der Proteinbildung beteiligt, reguliert den Blutdruck, stärkt die Knochenstruktur und spielt eine wichtige Rolle bei Mehr lesen!
Wie reguliert DAO die Histaminmenge im Dünndarm?
Die Funktion von Diaminoxidase und ihre Cofaktoren Diaminoxidase (DAO) ist ein zentrales Enzym, das im Dünndarm für den Abbau von Histamin verantwortlich ist. Histamin entsteht entweder durch den Verzehr histaminreicher Lebensmittel oder wird im Körper selbst freigesetzt. DAO katalysiert den Abbau dieses Histamins, Mehr lesen!
Wie wirkt die Grippeschutzimpfung bei Histaminintoleranz?
Wichtige Informationen zur Grippeimpfung und Histaminintoleranz In der Grippesaison sorgt die Influenza jedes Jahr für zahlreiche Erkrankungen und Ausfälle. Gerade für Menschen mit Histaminintoleranz ist es wichtig, sich frühzeitig mit dem Thema Grippeschutz auseinanderzusetzen. Eine gezielte Vorsorge schützt nicht nur vor der Erkrankung Mehr lesen!
Sind tiefgefrorene Lebensmittel bei Histaminintoleranz wirklich problematisch?
Tipps zur histaminarmen Ernährung und sicheren Lebensmittelauswahl Tiefgefrorene Lebensmittel sind für Menschen mit Histaminintoleranz nicht grundsätzlich ein Tabu. Tatsächlich gibt es viele Tiefkühlprodukte, die für Betroffene sogar empfehlenswert sein können, solange bestimmte Regeln eingehalten werden. Insbesondere dann, wenn Obst oder Gemüse unmittelbar nach Mehr lesen!
Welche Glühwein-Varianten sind bei Histaminintoleranz besser verträglich?
Tipps zur Wahl und Zubereitung von Glühwein für Histamin-Betroffene Glühwein ist ein traditionelles Getränk, das meist aus Rotwein oder Weißwein, Zucker, verschiedenen Gewürzen und oft auch Spirituosen hergestellt wird. Für Menschen mit Histaminintoleranz ist besonders wichtig zu wissen, welche Zutaten die Symptome auslösen Mehr lesen!
Wie beeinflussen Enzyme die Histaminintoleranz?
Die Rolle der Diaminoxidase (DAO) bei Histaminintoleranz Bei einer Histaminintoleranz ist vor allem die Aktivität bestimmter Enzyme von Bedeutung. Besonders hervorzuheben ist hierbei das Enzym Diaminoxidase (DAO), das für den Abbau von Histamin im Körper zuständig ist. Doch was genau steuert die Aktivität Mehr lesen!
Was verbindet Gluten und Histaminintoleranz?
Welcher Zusammenhang besteht zwischen Glutenunverträglichkeit und Histaminintoleranz? Glutenunverträglichkeit und Histaminintoleranz sind zwei unterschiedliche Gesundheitsprobleme, die jedoch indirekt miteinander verbunden sein können. Viele Betroffene fragen sich, ob es Parallelen oder Überschneidungen zwischen den beiden Intoleranzen gibt. Während Gluten eine Proteingruppe in bestimmten Getreidesorten ist, Mehr lesen!
Hauterkrankungen und Histaminintoleranz: Ein Überblick
Wie hängen Akne, Rosacea und Psoriasis mit Histaminintoleranz zusammen? Histaminintoleranz wird zunehmend mit verschiedenen Hauterkrankungen in Verbindung gebracht, darunter Akne, Rosacea und Psoriasis (Schuppenflechte). Obwohl die wissenschaftliche Forschung noch nicht alle Zusammenhänge abschließend geklärt hat, deuten erste Studien und Erfahrungsberichte darauf hin, dass Mehr lesen!